Las infecciones asociadas a la atención en salud son un proceso infeccioso general o localizado que ocurre como consecuencia de la atención en salud y que no estaba presente antes de la atención.
Una Infección se define como una reacción adversa localizada o generalizada producida por la presencia de microorganismos o sus toxinas.
Decimos que algo está Contaminado cuando hay presencia de microorganismos eliminables al lavar o limpiar
Colonizado se entiende cuando hay microorganismos adheridos a tejidos e Infectado cuando cualquiera de las anteriores genera síntomas

Existen diversas condiciones que hacen más propensas a las personas a contraer infecciones asociadas a la atención en salud, estas son condiciones del huésped, del ambiente, del agente y de la atención recibida.
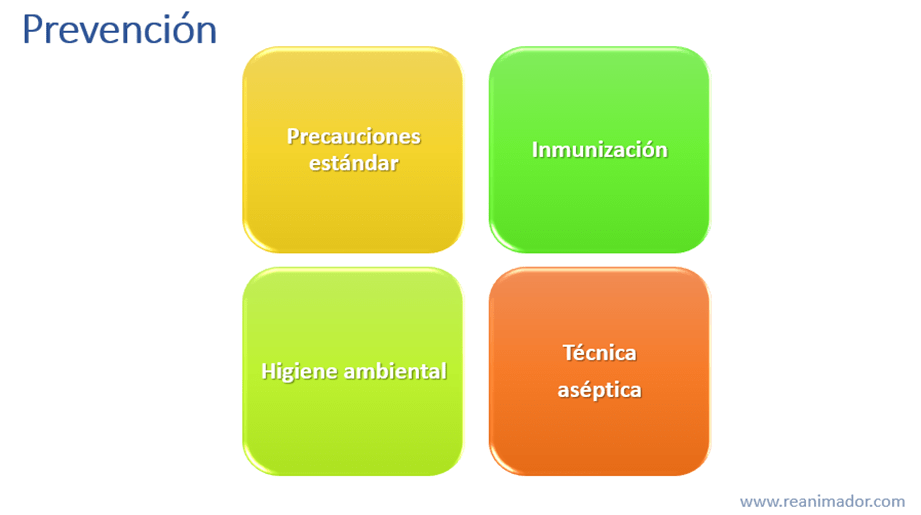
Para prevenir las infecciones asociadas a la intervención en salud se plantean las siguientes medidas
Uno respetar las medidas estándar, de las que hablaremos más adelante, dos respetar el plan de inmunización, vacunación, nacional, tres realizar una debida higiene ambiental y cuatro usar técnica aséptica para realizar procedimientos invasivos.
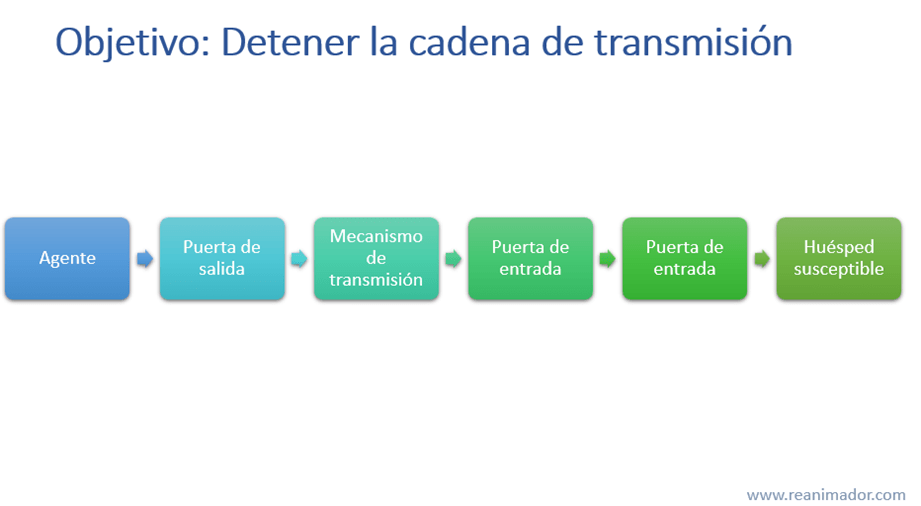
El control de las infecciones asociadas a la atención en salud tiene como principal objetivo detener la cadena de transmisión de agentes patógenos, para prevenir el contagio, esta tiene varios eslabones, el primero es el agente infeccioso y sus características, por ejemplo, su nivel de contagiosidad, su labilidad al ambiente y a los antisépticos utilizados. El segundo es la puerta de salida de un organismo a otro, esta puede ser la piel, los desechos biológicos, saliva, etcétera. El tercero es el mecanismo de transmisión, puede ser por aire, por gotas de saliva o por contacto directo, por vectores, como algunos insectos o por vehículos, como algunos utensilios inanimados como cucharas, fonendos, etcétera. El cuarto eslabón es la puerta de entrada al organismo receptor, por ejemplo, los ojos, la nariz o la piel y el último eslabón es el huésped susceptible, por ejemplo, personas inmunodeprimidas por enfermedades como el SIDA o por fármacos, como en personas post trasplante.
Las condiciones del lugar de atención marcan la posibilidad de realizar el control de las infecciones asociadas a la atención en salud, para esto se debe contar por lo menos con agua potable, acceso a higiene de manos, espacio limpio, buena iluminación, ventilación y reservorios especiales para instrumental contaminado.
Una vez aseguradas las condiciones del lugar de atención es importante saber que medidas tomar para el control de las infecciones asociadas a la atención en salud. Estas pueden ser contra el reservorio, como aislar al paciente portador de un determinado agente infeccioso, seguir y controlar a los contactos directos con el agente y eliminar el reservorio de ser posible. También se pueden tomar medidas para interrumpir las vías de transmisión usando elementos de barrera, como guantes, traje clínico, delantal, pechera, realizando lavado de manos frecuente e higienizando el ambiente de atención. Por último, otra medida que se puede tomar para controlar las infecciones asociadas a atención en salud es promover la inmunización.
En resumen, la prevención del contagio se engloba en el uso de precauciones estándar y medidas de aislamiento, el uso de técnica aséptica en el manejo do procedimientos clínicos invasivos, en prevención de riesgos asociados a condiciones ambientales y en asegurar y preservar la salud del personal de salud.
Las precauciones estándar son medidas básicas y mínimas que se aplican en la atención de todo paciente independiente de su diagnóstico o condición de salud, para reducir al mínimo la posibilidad de contagio. Estas son el lavado de manos, uso de medidas de barrera, precaución de pinchazos y cortes, higiene y buenos hábitos para toser y estornudar y manejo de desechos y equipamiento contaminado.
La higiene de manos sirve para eliminar la flora microbiana por arrastre o destrucción y es la principal forma de contener las infecciones asociadas a la atención en salud, las disminuye entre un 50 y un 80 por ciento.
Existen 5 formas de higienizar las manos, el primero es el lavado de manos doméstico, el segundo es el lavado de manos clínico, que debe ser con jabón normal y durar al menos un minuto, el tercero es la fricción de manos con alcohol gel, el cuarto es el lavado de manos quirúrgico que debe durar de 3 a 5 minutos y debe ser con jabón antiséptico de clorhexidina, este componente no debe usarse de rutina, ya que genera dermatitis. El quinto tipo de higiene de manos es la fricción con alcohol más clorhexidina, que debe durar 45 segundos o hasta que se seque. Todos los anteriores cuentan con 11 pasos que se repasarán durante el práctico.
Para higienizar las manos con alcohol gel es importante considerar que nunca debe ser la primera higiene del día, es solo para atenciones no invasivas, que no traspasan la barrera cutánea y que debe aplicarse máximo tres veces consecutivas.
El jabón de clorhexidina es necesario para procedimientos invasivos, para contacto con personas inmunosuprimidas y pacientes con aislamiento de contacto.
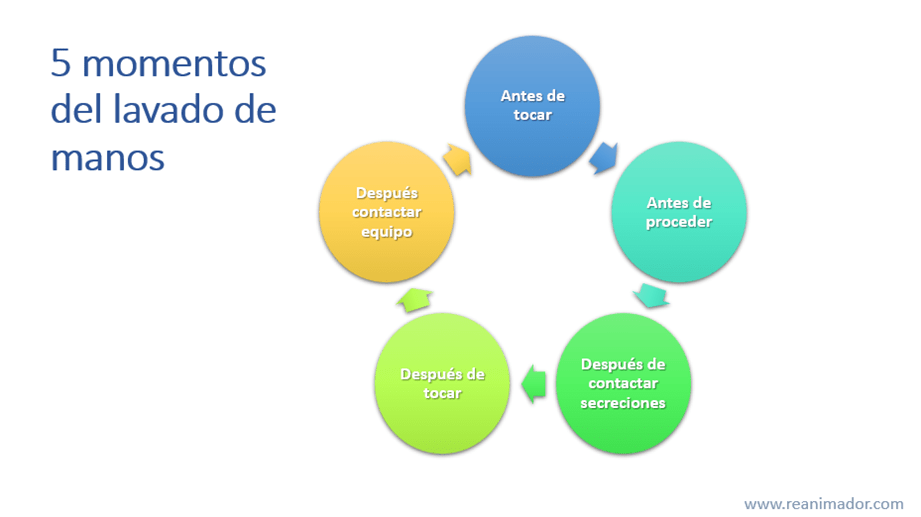
Durante la atención en salud existen 5 momentos en que debe higienizar sus manos, antes de tocar al paciente, antes de realizar un procedimiento, después de tener contacto con secreciones, después de tocar al paciente, después de tener contacto con equipos contaminados.
Otra de las precauciones estándar es el uso de mecanismos de barrera, como guantes, que pueden ser estériles o no, mascarillas, protectores faciales, pecheras o buzos, cubre calzado o cubre cabeza.
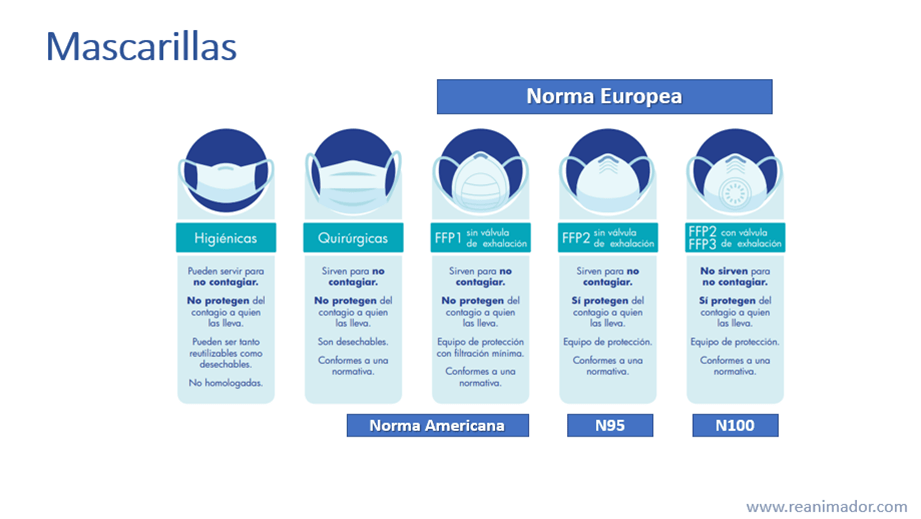
Las mascarillas pueden ser de distintos tipos según su nivel de protección, las mas comunes son las higiénicas, habitualmente sin certificación y no protegen del contagio, otro tipo son la quirúrgicas, que si son certificadas, pero no protegen del contagio, solo sirven para no contagiar. Dentro de las certificaciones encontramos la europea y la estadounidense, entre otras, en norma europea encontramos las FFP1, las FFP 2 y las FFP3 con o sin válvula y en norma estadounidense las N95 y N100, según el porcentaje de partículas bajo las 4 micras que son capaces de filtrar.
La instalación de equipos de protección personal tiene un orden específico, el primer paso es realizar lavado de manos, el segundo es instala el delantal, posterior a eso viene calzar la mascarilla correspondiente tapando nariz y boca, las antiparras y finalmente los guantes.
Para retirar el equipo de protección personal los pasos no son exactamente al revés que para ponerlos. Se debe evitar tocar la zona limpia con la sucia de los equipos de protección personal. El primer paso es retirar pechera y guantes a la vez, el segundo paso es realizar higiene de manos, luego se debe retirar la protección facial y ocular, retirar mascarilla el proceso terminal con el lavado de manos.
Otro punto importante de las medidas estándar es la prevención de pinchazos y cortes, para esto debemos eliminar todos los elementos cortopunzantes en contenedores especiales.
La higiene respiratoria al toser y estornudar nos permite evitar la aerosolización de microorganismos con las secreciones respiratorias, para toser o estornudar se debe tapar la boca y la nariz con la cara anterior del codo como se ve en la imagen.
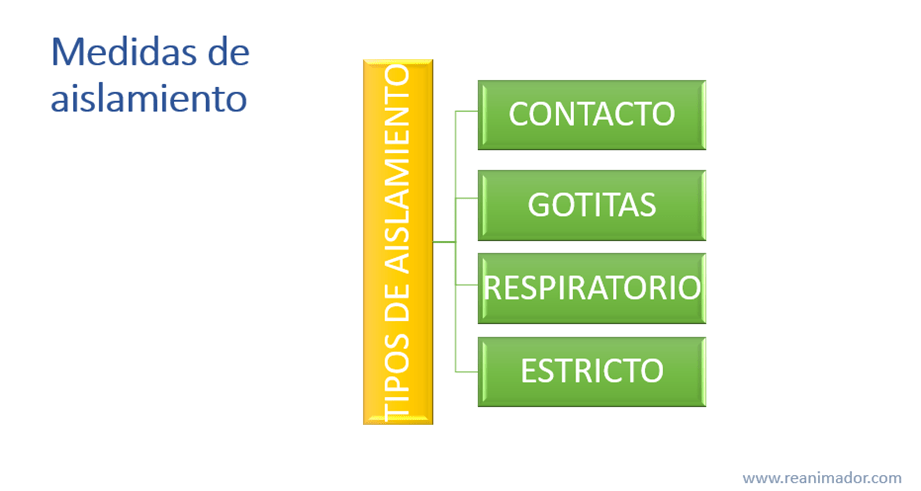
Cuando las medidas estándar no son suficiente para cortar la cadena de contagio se usan las medidas de aislamiento, estas deben basarse en el diagnóstico del paciente y debe estar escrito visible en la unidad del paciente. Existen cuatro tipos de aislamiento, por contacto, por gotitas, respiratorio y estricto.
El aislamiento por gotitas se usa en microorganismos que se transmiten por secreciones respiratorias a menos de un metro de distancia, por ejemplo, el virus respiratorio sincicial, el paciente debe estar aislado en una pieza individual o grupal donde todos tienen el mismo agente infeccioso con camas a menos de un metro de distancia. El equipo de protección personal a usar en este caso está compuesto por guantes, delantal clínico y mascarilla.
Aislamiento respiratorio se usa en pacientes cuyos agentes patógenos se transmiten por el aire a largas distancias, por ejemplo, la varicela o la tuberculosis. Las medidas a tomar incluyen habitación individual, con extractor de aire o en cohorte grupal, es decir con el mismo agente patógeno. El personal y visitas deben atender al paciente con mascarilla ene 95, las que deben ser desechadas al terminar la atención.
El aislamiento de contacto se usa en pacientes que están infectados por agentes patógenos que se transmiten al contacto directo, por ejemplo, el virus del herpes simple. La estrategia de aislamiento incluye no sacar ningún utensilio en contacto con el paciente de su unidad y el personal de salud debe usar pechera, guantes, de haber riesgo de secreciones debe agregarse mascarillas y antiparras. Los equipos de protección personal deben ser desechados en la unidad del paciente y en contenedores especiales.
El aislamiento estricto debe usarse en paciente con microorganismos capaces de transmitirse por gotitas, aire o contacto indistintamente, por ejemplo, difteria o viruela. Las medidas incluyen habitación individual con extractor de aire, los equipos de protección personal incluyen mascarilla, delantal, pechera o buzo, todo debe vestirse y retirarse dentro de la unidad del paciente y ser eliminado en contenedores especiales.
La instalación de equipos de protección personal tiene un orden específico, el primer paso es realizar lavado de manos, el segundo es instala el delantal, posterior a eso viene calzar la mascarilla correspondiente tapando nariz y boca, las antiparras y finalmente los guantes.
Para retirar el equipo de protección personal los pasos no son exactamente al revés que para ponerlos. Se debe evitar tocar la zona limpia con la sucia de los equipos de protección personal. El primer paso es retirar pechera y guantes a la vez, el segundo paso es realizar higiene de manos, luego se debe retirar la protección facial y ocular, retirar mascarilla el proceso terminal con el lavado de manos.
Otro punto importante de las medidas estándar es la prevención de pinchazos y cortes, para esto debemos eliminar todos los elementos cortopunzantes en contenedores especiales.
La higiene respiratoria al toser y estornudar nos permite evitar la aerosolización de microorganismos con las secreciones respiratorias, para toser o estornudar se debe tapar la boca y la nariz con la cara anterior del codo como se ve en la imagen.
Cuando las medidas estándar no son suficiente para cortar la cadena de contagio se usan las medidas de aislamiento, estas deben basarse en el diagnóstico del paciente y debe estar escrito visible en la unidad del paciente. Existen cuatro tipos de aislamiento, por contacto, por gotitas, respiratorio y estricto.
El aislamiento por gotitas se usa en microorganismos que se transmiten por secreciones respiratorias a menos de un metro de distancia, por ejemplo, el virus respiratorio sincicial, el paciente debe estar aislado en una pieza individual o grupal donde todos tienen el mismo agente infeccioso con camas a menos de un metro de distancia. El equipo de protección personal a usar en este caso está compuesto por guantes, delantal clínico y mascarilla.
Aislamiento respiratorio se usa en pacientes cuyos agentes patógenos se transmiten por el aire a largas distancias, por ejemplo, la varicela o la tuberculosis. Las medidas a tomar incluyen habitación individual, con extractor de aire o en cohorte grupal, es decir con el mismo agente patógeno. El personal y visitas deben atender al paciente con mascarilla ene 95, las que deben ser desechadas al terminar la atención.
El aislamiento de contacto se usa en pacientes que están infectados por agentes patógenos que se transmiten al contacto directo, por ejemplo, el virus del herpes simple. La estrategia de aislamiento incluye no sacar ningún utensilio en contacto con el paciente de su unidad y el personal de salud debe usar pechera, guantes, de haber riesgo de secreciones debe agregarse mascarillas y antiparras. Los equipos de protección personal deben ser desechados en la unidad del paciente y en contenedores especiales.
El aislamiento estricto debe usarse en paciente con microorganismos capaces de transmitirse por gotitas, aire o contacto indistintamente, por ejemplo, difteria o viruela. Las medidas incluyen habitación individual con extractor de aire, los equipos de protección personal incluyen mascarilla, delantal, pechera o buzo, todo debe vestirse y retirarse dentro de la unidad del paciente y ser eliminado en contenedores especiales.
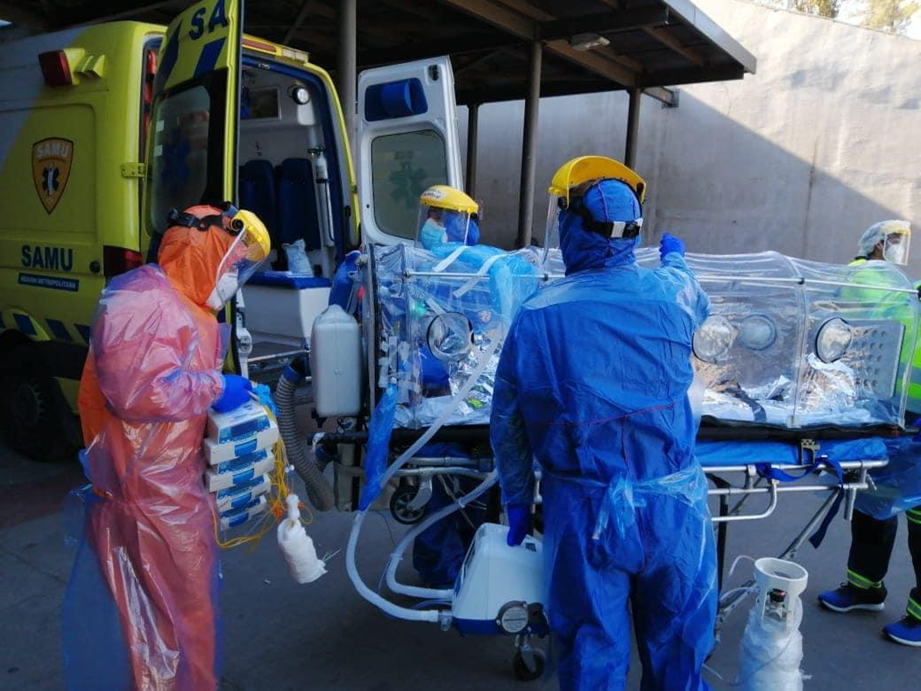
Aquí podemos ver el traslado de un paciente con las más altas medidas de aislamiento, el paciente se encuentra en una capsula individual con extractor de aire al exterior y el personal viste con guantes, buzo, pechera, mascarilla N 95, protector facial y cubre calzado.
Preguntas
- ¿Cómo se define IAAS?
- ¿Qué diferencia ay entre infectado, colonizado y contaminado?
- ¿Qué medidas debe tomar para la prevención de infecciones?
- ¿Qué características debe tener el lugar de atención?
- ¿Cuáles son las precauciones estándar?
- ¿Cuáles son los momentos del lavado de manos?
- ¿Qué tipos de aislamiento conoce?