Las convulsiones consisten en un episodio de función neurológica anómala, causado por una descarga eléctrica inapropiada de neuronas cerebrales. Pueden ser primarias, de causa desconocida o secundarias, con causa identificable.
Tanto primarias como secundarias pueden clasificarse en 3 subgrupos; generalizadas, parciales o estado epiléptico.
Pueden ser precedidas por una sensación de aura, no todos los pacientes refieren aura previa a la convulsión y no todos las recuerdan posterior a esta. La sensación de aura se presenta de formas muy variadas, puede ir desde un miedo inexplicable, hasta aun olor o gusto extraño previo a la convulsión.
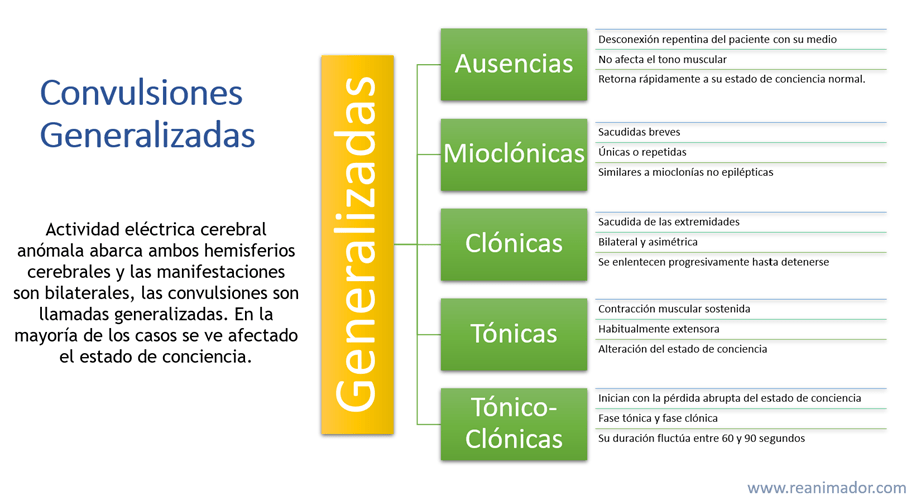
Convulsiones generalizadas
Cuando la actividad eléctrica cerebral anómala abarca ambos hemisferios cerebrales y las manifestaciones son bilaterales, las convulsiones son llamadas generalizadas. En la mayoría de los casos se ve afectado el estado de conciencia. Existen muchos tipos de convulsiones generalizadas.
Crisis de ausencia
Consiste en una desconexión repentina del paciente con su medio, habitualmente dura algunos segundos, no afecta el tono muscular y retorna rápidamente a su estado de conciencia normal. Es más común en niños en edad escolar.
Mioclonías
Son sacudidas breves, únicas o repetidas, de las extremidades, similares a mioclonías no epilépticas.
Clónicas
Actividad clónica en forma de sacudida de las extremidades, bilateral y asimétrica, de duración variable y se enlentecen progresivamente hasta detenerse.
Tónicas
Contracción muscular sostenida, habitualmente extensora, con alteración del estado de conciencia y trastorno vegetativo.
Tónico clónicas
Combinan las características de las dos anteriores. Inician con la pérdida abrupta del estado de conciencia, lo que se acompaña de una convulsión tónica inicial caracterizada por rigidez muscular extensora, lo que da paso a una fase clónica consistente en sacudidas simétricas y rítmicas. Su duración fluctúa entre 60 y 90 segundos.
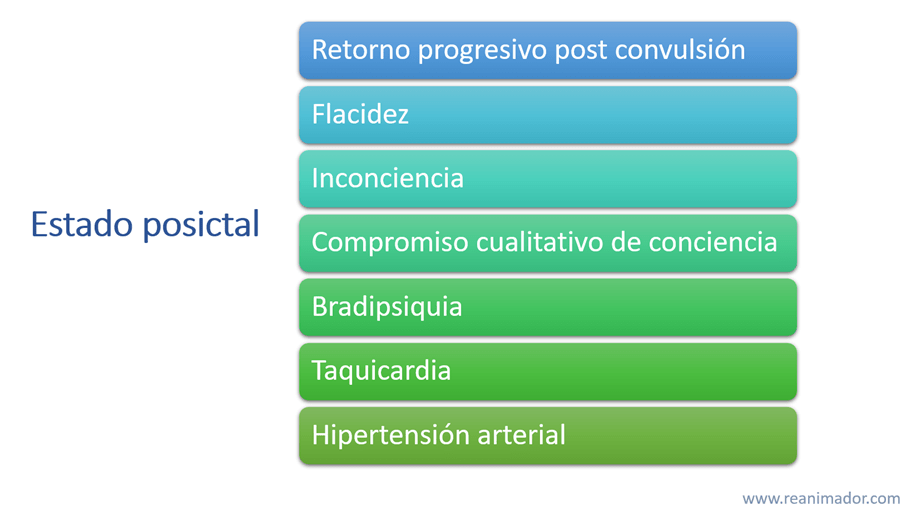
El retorno a su estado basal será progresivo, este período es llamado posictal, se caracteriza por flacidez e inconciencia, seguido por compromiso cualitativo de conciencia, bradipsiquia, taquicardia e hipertensión. Finalmente retornará a su estado basal dentro de la siguiente hora.
Es común que estos pacientes muerdan el borde de su lengua, presenten relajación de esfínteres y cianosis por apnea durante la crisis. Estos signos permiten orientar el diagnóstico.
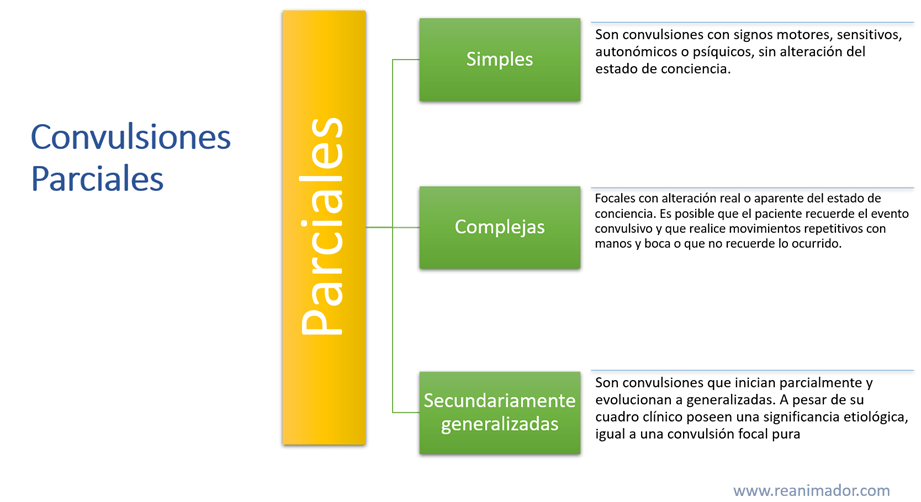
Convulsiones parciales
Una convulsión parcial se define como un período de actividad cerebral focal anómalo, generado por descargas eléctricas ectópicas. Clínicamente difieren de las convulsiones generalizadas en su presentación variopinta, debido a las diversas regiones cerebrales que pueden verse afectadas.
Dentro de las manifestaciones clínicas más comunes se encuentra: alteraciones motoras, con movimientos estereotipados, molestias viscerales, alucinaciones, alteración del estado de conciencia, alteraciones de la memoria, percepción distorsionada y trastornos afectivos.
Convulsiones simples
Son convulsiones con signos motores, sensitivos, autonómicos o psíquicos, sin alteración del estado de conciencia.
Convulsiones complejas
Son convulsiones focales con alteración real o aparente del estado de conciencia. Es posible que el paciente recuerde el evento convulsivo y que realice movimientos repetitivos con manos y boca o que no recuerde lo ocurrido.
Secundariamente generalizadas
Son convulsiones que inician parcialmente y evolucionan a generalizadas. A pesar de su cuadro clínico poseen una significancia etiológica, igual a una convulsión focal pura.
Estatus Epiléptico
Se define como estado epiléptico a una convulsión de más de 5 minutos de duración o múltiples convulsiones de menos duración sin retorno al estado de conciencia basal.
Pueden presentar como estados no convulsivos o convulsivos.
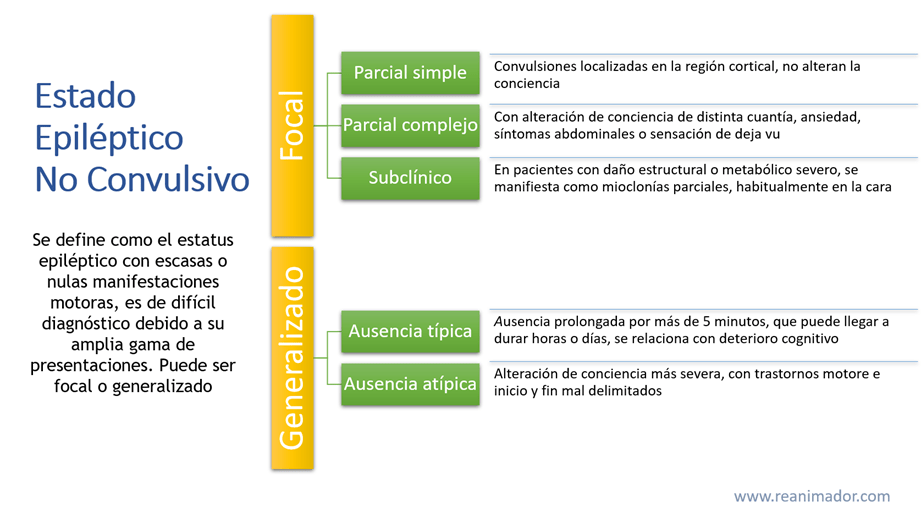
Estatus epiléptico no convulsivo
Se define como el estatus epiléptico con escasas o nulas manifestaciones motoras, es de difícil diagnóstico debido a su amplia gama de presentaciones. Puede ser focal o generalizado.
El estatus epiléptico focal puede ser de tipo parcial simple, que hace referencia a convulsiones localizadas en la región cortical, no alteran la conciencia. Parcial complejo, con alteración de conciencia, estas pueden manifestarse como somnolencia, estupor o coma, ansiedad, síntomas abdominales o sensación de deja vu. También puede ser de tipo subclínico, en pacientes con daño estructural o metabólico severo, se manifiesta como mioclonías parciales, habitualmente en la cara. Es común que pase inadvertido al daño subyacente.
El estatus epiléptico no convulsivo generalizado puede presentarse de dos formas distintas, ausencia típica o ausencia atípica.
La ausencia típica es una ausencia prolongada por más de 5 minutos, que puede llegar a durar horas o días, se relaciona con deterioro cognitivo. La ausencia atípica Se manifiesta como una ausencia típica, pero presenta 3 distinciones: alteración de conciencia más severa, Con trastornos motores, Inicio y fin mal delimitados.
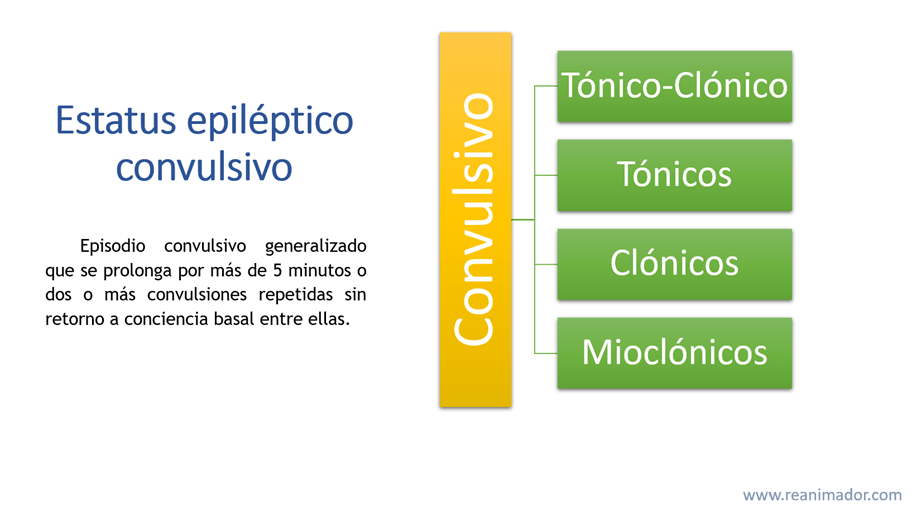
Estatus epiléptico convulsivo
El estatus epiléptico convulsivo generalizado se define como un episodio convulsivo generalizado que se prolonga por más de 5 minutos o dos o más convulsiones repetidas sin retorno a conciencia basal entre ellas. Pueden ser tónico-clónicas, tónicas, clónicas, mioclónicas. Estas ya fueron explicadas
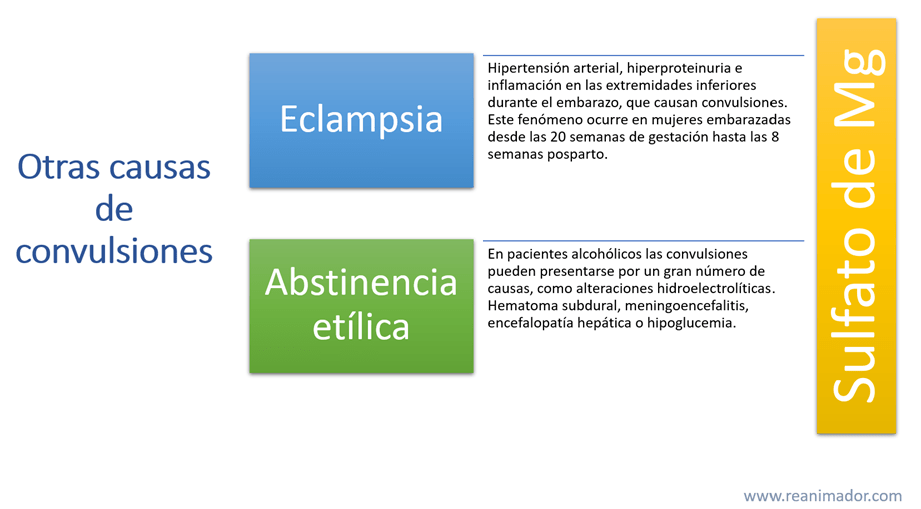
Otras causas de convulsiones
Existe un gran número de causas para las convulsiones. Sin embargo, hay dos que mencionaremos por su alta prevalencia: eclampsia y abstinencia alcohólica.
Eclampsia
Se presenta tras sufrir una pre eclampsia, que es un cuadro clínico caracterizado por hipertensión arterial, hiperproteinuria e inflamación en las extremidades inferiores durante el embarazo. Cuando a los signos anteriores se suma convulsiones generalizadas el cuadro es llamado eclampsia. Este fenómeno ocurre en mujeres embarazadas desde las 20 semanas de gestación hasta las 8 semanas posparto.
Para detener las convulsiones en el ambiente prehospitalario en pacientes con eclampsia se debe usar el sulfato de magnesio como anticonvulsivante, los tratantes evitarán el uso de benzodiazepinas, que como veremos más adelante, es el tratamiento convencional para detener las crisis convulsivas.
Abstinencia etílica
Las crisis de abstinencia en paciente etílico por si sola es capaz de causar convulsiones, sin embargo, esto suele ocurrir durante los primeros dos días de cese del hábito alcohólico, fuera de ese plazo de debe sospechar de otras causas u otros diagnósticos. Es importante destacar que en pacientes alcohólicos las convulsiones pueden presentarse por un gran número de causas, como alteraciones hidroelectrolíticas, hematoma sub dural, meningoencefalitis, encefalopatía hepática o hipoglucemia.
Para detener las crisis convulsivas en pacientes con abstinencia alcohólica, el tratamiento es similar al de todas las convulsiones, pero debe considerar que cuando el paciente está desnutrido, situación común entre los alcohólicos, el sulfato de magnesio es un fármaco apropiado para detener y evitar futuras convulsiones.
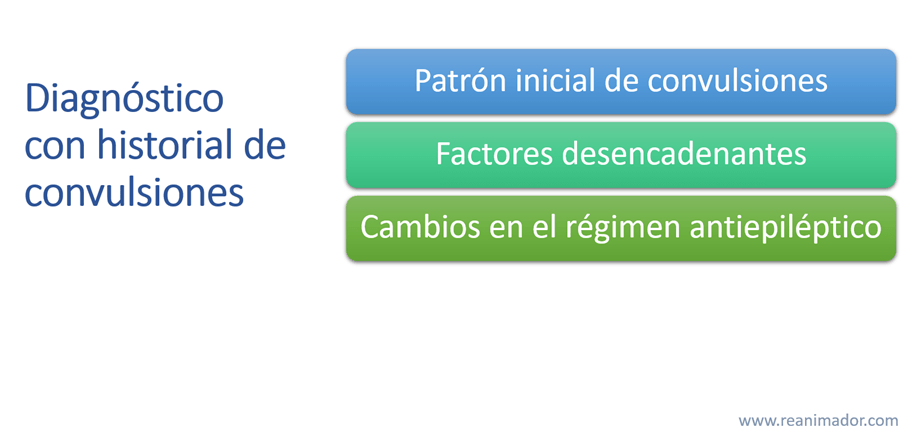
Diagnóstico
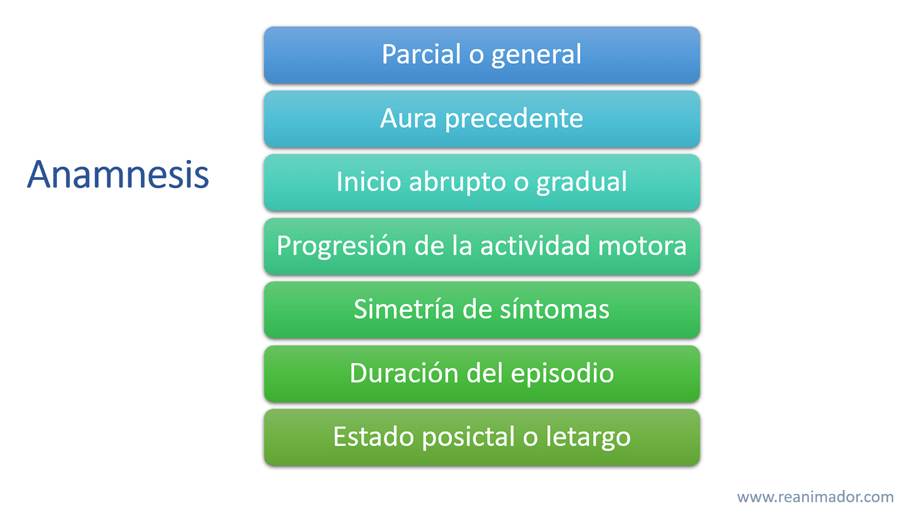
El diagnóstico prehospitalario comienza con una completa anamnesis.
En la atención prehospitalaria la anamnesis es muy importante, puesto que, a diferencia que en medio intrahospitalario, los evaluadores cuentan con menos herramientas diagnósticas. En términos generales la anamnesis debe enfocarse en el tipo de convulsión, la presencia de aura, si fue de inicio abrupto o gradual, si hubo progresión de la actividad motora, si los movimientos fueron simétricos, en la duración del episodio y en la presencia de estado post ictal, caracterizado por letargo, hipertensión y taquicardia posterior a la convulsión.
La obtención de información se torna más sencilla cuando el paciente posee previamente alguna condición convulsivante. En ese caso, la anamnesis enfatizará en el patrón inicial de las convulsiones, en los factores desencadenantes y en los cambios del régimen anti epiléptico.
En pacientes sin historial el diagnóstico es más complicado debido a la gran variedad de males que causan convulsiones, entre las que encontramos, trauma de cabeza, edema o hemorragias, eclampsia, hipoglicemia, patologías intracraneales, estas habitualmente se presentan con cefalea intensa y repentina, y otros factores como: alteraciones metabólicas, hipoxia, tumores, coagulopatías, intoxicaciones, entre otras.

Dentro de las características de las convulsiones hay una serie de situaciones que pueden estimar el riesgo de recidiva. La causa subyacente, la presencia de aura, estado posictal, las convulsiones repetidas, alteración en el examen neurológico, crisis durante la noche o la madrugada, o el debut en edades extremas son augurios de recidiva, por eso, el paciente debe permanecer monitorizado y vigilado hasta el ingreso hospitalario.
Para completar el diagnóstico prehospitalario es importante realizar una valoración física con los medios disponible en este nivel de atención.
La evaluación debe considerar la búsqueda de señales de trauma nuevo a antiguo, realizar un examen neurológico completo, evaluar y cuantificar el nivel de conciencia, pesquisar signos vitales, como saturación parcial de oxígeno, presión arterial, frecuencia respiratoria, frecuencia cardíaca, glicemia capilar y electrocardiografía. Considere que posterior a una convulsión, algunos pacientes desarrollan un cuadro clínico con hemiparesia, similar a un accidente cerebro vascular, que remite dentro de las primeras 24 horas, llamado parálisis de Todd. En mujeres en edad fértil considere realizar un test de embarazo para descartar eclampsia.
Tratamiento prehospitalario
El tratamiento será dividido en tres períodos; crítico, poscrítico, Estatus epiléptico inminente.
Periodo crítico
Llamaremos período crítico al momento en que el paciente se encuentra convulsionando. El uso de fármacos en este período no siempre está indicado, será reservado solo cuando existe riesgo de estatus epiléptico, es decir, cuando convulsiona prolongadamente o las convulsiones son repetidas. Verifique su índice de sospecha de recidiva.
Durante el período crítico los tratantes deben evitar traumatismos y mantener al paciente en posición supina. Se ha observado que el riesgo de aspiración durante la convulsión es mínimo y que la posición en decúbito lateral incrementa el riesgo de luxación de hombro, además la posición supina permite un mejor acceso a la vía aérea, para esto privilegie el uso de cánula nasofaríngea. El uso de dispositivos orales se encuentra contraindicado.
Si el paciente se encuentra sobre una camilla de ambulancia mientras convulsiona los tratantes se preocuparán de afirmarla, pues existe riesgo de caída.

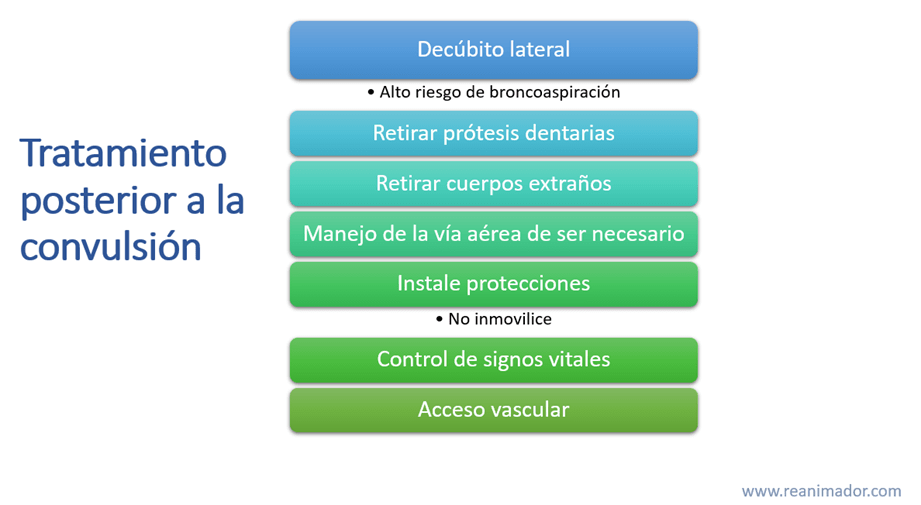
Período poscrítico
Una vez terminada la convulsión comienza el período poscrítico, durante este período existe un alto riesgo de aspiración, por lo que el paciente debe ser posicionado en decúbito lateral, además deben retirar cuerpos extraños, incluidas las prótesis dentales.
Si durante el período posictal permanece el compromiso de conciencia más allá del tiempo esperado y no mejora progresivamente los tratantes deben considerar el manejo avanzado de la vía aérea.
Otro aspecto a considerar es la instalación de protecciones, ya que el paciente podría volver a convulsionar. Las protecciones no deben restringir el movimiento.
Durante el período posictal evalúe recurrentemente las constantes vitales y establezca un acceso vascular si esté no se suministró con anterioridad.
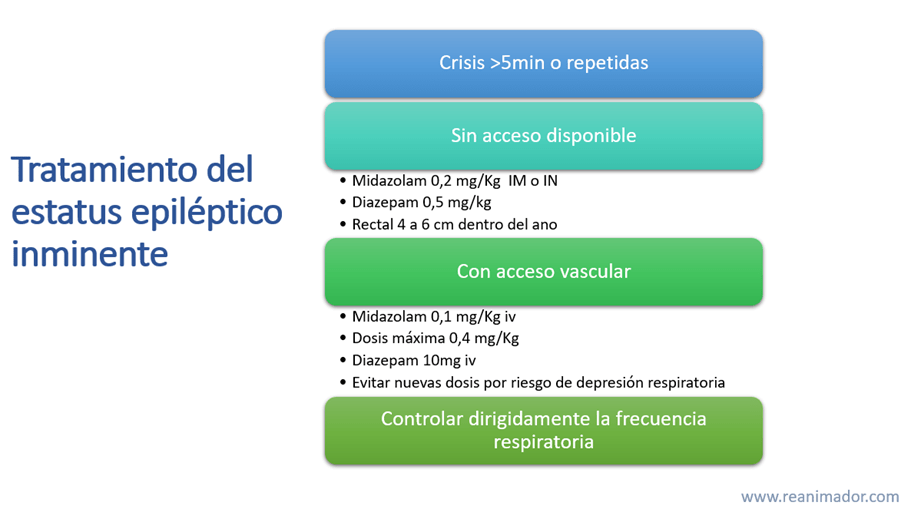
Estatus epiléptico inminente
Cuando la convulsión dura más de 5 minutos o se repite dentro del período posictal, realice contención farmacológica. Si no cuenta con acceso vascular considere el uso de benzodiacepinas por vía intramuscular, nasal o rectal, a 4 o 6 centímetros de profundidad, a través de una sonda.
Si cuenta con acceso vascular suministre las benzodiazepinas por vía intravenosa.
Las benzodiazepinas de elección en el campo prehospitalario son midazolam y diazepam. La dosis de midazolam por vía rectal, intramuscular o nasal es de 0,2 miligramos por kilo de peso corporal, mientras que la de diazepam es de 0,5 miligramos por kilo de peso corporal.
Si cuenta con acceso vascular, la dosis de diazepam por vía intravascular es de 10 mg en adultos, considere que se puede repetir la dosis solo una vez por riesgo de depresión respiratoria. Otra alternativa endovenosa para el manejo prehospitalario es el suministro de 0,1 miligramos por kilo de peso corporal de midazolam, pudiendo repetirse esta dosis hasta 4 veces.
En la mayoría de los casos el paciente requerirá evaluación neurológica en un centro hospitalario más complejo, por lo que el traslado debe considerar todas las medidas generales ya mencionadas y agregar un traslado carente de estímulos luminosos y auditivos, a velocidad constante, con acceso vascular y monitorización continua. La cabeza del paciente debe permanecer entre 25 y 35 grados y el personal capacitado de ambulancias dispondrá de fármacos para el manejo de convulsiones durante el traslado. Si el paciente recibió medicación durante su estadía en atención primaria de urgencias los funcionarios de ambulancias deben monitorizar constantemente la frecuencia respiratoria por los riesgos asociados a la medicación.
Este vídeo es solo referencial
Preguntas
- ¿Qué son las convulsiones?
- ¿Cuál es la principal terapia contra las convulsiones en PPAA?
- Clasifique las convulsiones según tipo