Vídeo normas 2020
Texto con adaptaciones 2025
Para comprender la reanimación neonatal y sus diferencias con el soporte vital en lactantes, niños y adultos, primero debemos entender algunas cosas que ocurren antes de nacer y al momento del parto. Durante el embarazo el oxígeno fluye hacia el feto a través de la placenta y el cordón umbilical, no pasa por los alveolos, ya que estos se encuentran llenos de líquido amniótico y es impulsado a todo el cuerpo por el corazón, para que esto ocurra existen comunicaciones interventriculares y arteriovenosas.
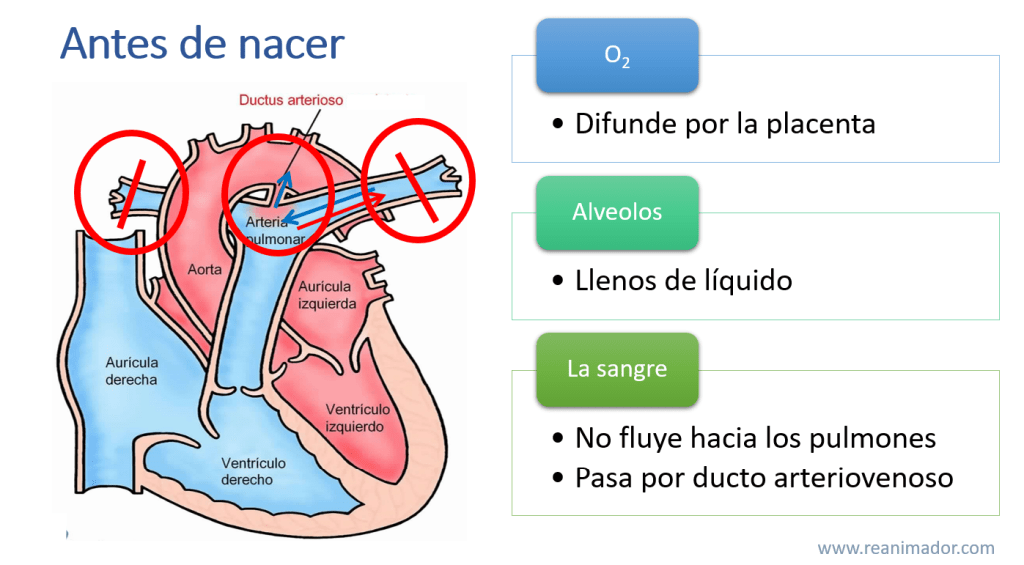
¿Qué puede salir mal en este proceso?, muchas cosas. Puede ocurrir que los pulmones no se llenen de aire, que en el proceso el neonato pierda mucha sangre, lo que generará hipotensión, también puede ocurrir que no se dilaten los capilares pulmonares.
En todas estas condiciones la clínica será parecida. El neonato tendrá un esfuerzo ventilatorio bajo, un pobre tono muscular, bradicardia, taquipnea o bradipnea, cianosis e hipotensión por bajo esfuerzo cardíaco.
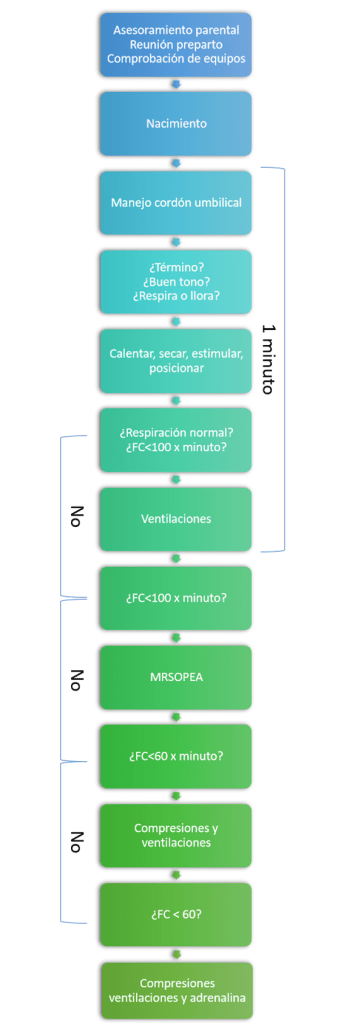
Al igual que en niños y adultos, existe un diagrama de reanimación neonatal completamente distinto a los anteriores, el diagrama consta de ciclos de 30 segundos, donde lo primero que haremos es preguntarnos si el paciente es de término, respira o llora y si tiene buen tono muscular, el cordón umbilical debe cortarse un minuto después del nacimiento y de ordeñarse previamente. Si la respuesta es sí, debemos entregar el bebé a su madre para iniciar la lactancia materna y el apego. Si la respuesta es no, debemos realizar los pasos iniciales, que consisten en despejar las vías respiratorias, secar, entregar calor y estimular, en muchos casos con eso es suficiente para iniciar una respiración normal y mejorar el tono muscular, si no es así nos preguntaremos si respira o no y si su frecuencia cardíaca es menor a 100 latidos por minuto, si la respuesta a esas preguntas es si, debe realizar 30 segundos de ventilación a presión positiva y conectar un sensor de saturación parcial de oxígeno, si la respuesta es no, debe preguntarse si la respiración es dificultosa, de ser así debe iniciar ventilación a presión positiva de igual manera. Una vez completados los 30 segundos de ventilaciones observaremos nuevamente la frecuencia cardíaca, si esta es menor a 100 latidos por minuto, deberá implementar los pasos correctivos de la ventilación, que veremos más adelante, y ventilar durante 30 segundos adicionales. Una vez asegurada una ventilación efectiva durante al menos 30 segundos, observaremos la frecuencia cardíaca nuevamente, si esta se encuentra entre 60 y 100, repetiremos los pasos correctivos y las ventilaciones, mientras que si es menor a 60 latidos por minuto agregaremos compresiones torácicas en el tercio inferior del esternón, evitando comprimir el apófisis xifoides, pues las compresiones a ese nivel o inferior se asocian en casi el 100% de los casos a desgarros hepáticos. Las compresiones deben entregarse en ciclos de 3 por 1 ventilación durante 30 segundos. Finalmente, de persistir la frecuencia cardíaca bajo 60 latidos por minuto, debe sumar el uso de adrenalina endovenosa. Menos del 1% de los casos llegan a este nivel.
El algoritmo también puede seguirse en sentido inverso cuando el paciente comienza a mejorar, es decir si supera los 60 latidos por minuto mantendremos solo las ventilaciones a presión positiva y si supera los 100 latidos por minuto, solo monitorizaremos suspendiendo compresiones y ventilaciones. Como se aprecia en el algoritmo, es muy importante monitorizar constantemente frecuencia cardíaca, respiración y oxigenación. Los valores importantes, que marcan decisiones en a frecuencia cardíaca son 60 y 100 latidos por minuto, todos los asteriscos marcan puntos en los que se debe considerar la intubación endotraqueal, siempre debe asegurar una ventilación adecuada antes de pasar a las compresiones.
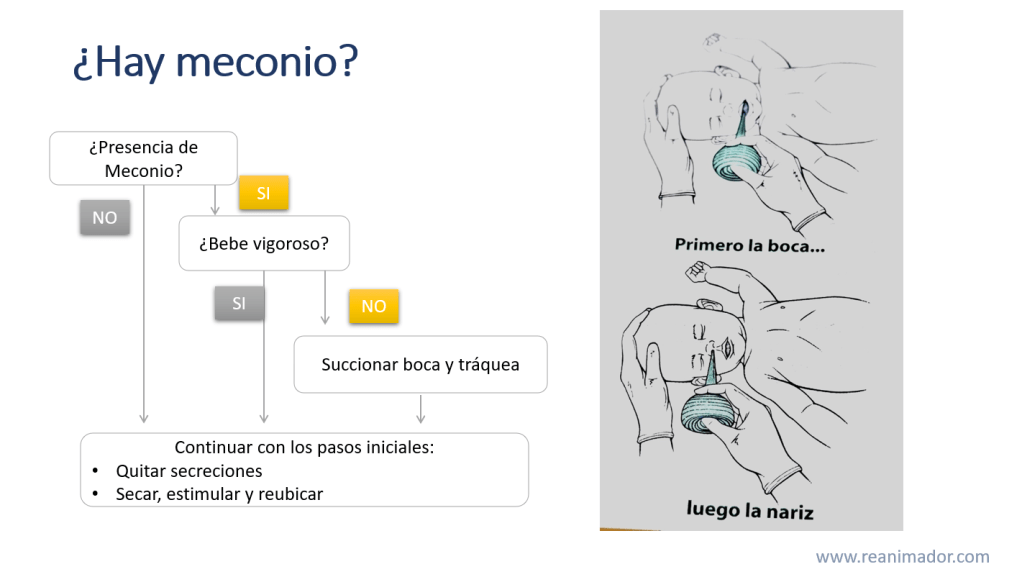
Una condición particular ocurre cuando el feto viene cubierto en meconio, o heces del neonato, en ese caso debe observar si el paciente está o no vigoroso, de ser así continuaremos con los pasos iniciales, si no, debe succionar la tráquea con un dispositivo tipo “pera” o con un tubo orotraqueal.
Hasta aquí se han mencionado varias evaluaciones, pero no se ha mostrado como realizarlas. Para evaluar la respiración se observará en primer lugar la expansión torácica, además se debe valorar el esfuerzo respiratorio, la frecuencia y profundidad. Recuerde que el “boqueo” o gasping no constituye respiración. Respecto a la frecuencia cardíaca se mencionan varias diferencias en relación al grupo etario, la primera es la frecuencia normal, esto es mayor a 100 latidos por minuto, la segunda diferencia importante, es el lugar donde debe medirse, el punto más fácil para lograr esta medición es el cordón umbilical, para lograr una medición más exacta puede auscultar los sonidos cardíacos, usar un oxímetro de pulso o un monitor cardíaco.
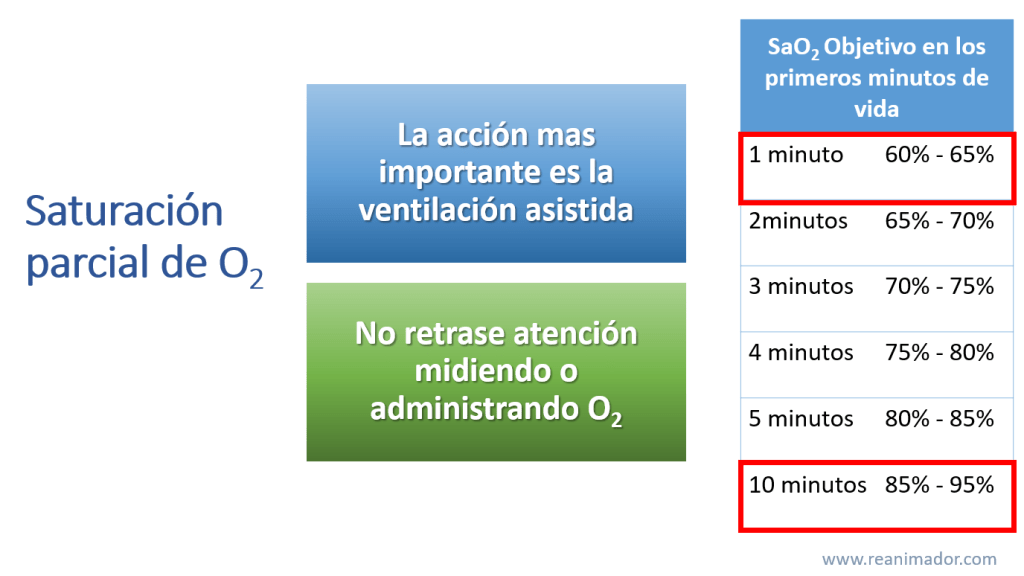
Es muy importante destacar que la acción más importante en la reanimación neonatal es la ventilación efectiva y que la SaO2 debe orientar el uso de oxígeno suplementario, por lo tanto, jamás debe retrasar la reanimación por administrarlo o medir o medir su saturación parcial. Al nacimiento el neonato posee un SaO2 entre el 60 y el 65% y alcanza valores normales para un lactante recién a los 10 minutos, el uso de oxígeno suplementario puede elevar estos valores normales antes de los 10 minutos, y eso puede cerrar prematuramente las comunicaciones arteriovenosas, lo que puede empeorar la condición del paciente, de lo anterior se deduce que la suplementación de oxígeno debe ser dirigida por la saturometría parcial de oxígeno.
Existen dos formas de suministrar oxígeno, una es a través de una mascarilla simple o de la bolsa de reanimación y la otra es por medio de una silicona en forma de oxígeno libre. La saturometría debe obtenerse de la muñeca derecha, ya que la sangre que llega hasta ahí proviene directamente desde los pulmones sin pasar por el ductus arteriovenoso aun abierto.
Como se mencionó anteriormente la ventilación a presión positiva es la acción más importante de la reanimación neonatal, pero no es una acción de rutina, debe realizarse cuando el paciente no respire, lo haga entrecortado, en caso que la frecuencia cardíaca sea menor a 100 latidos por minuto o cuando la saturación de oxígeno persista baja para la edad, a pesar de que la fracción inspirada de oxígeno sea de 100%.
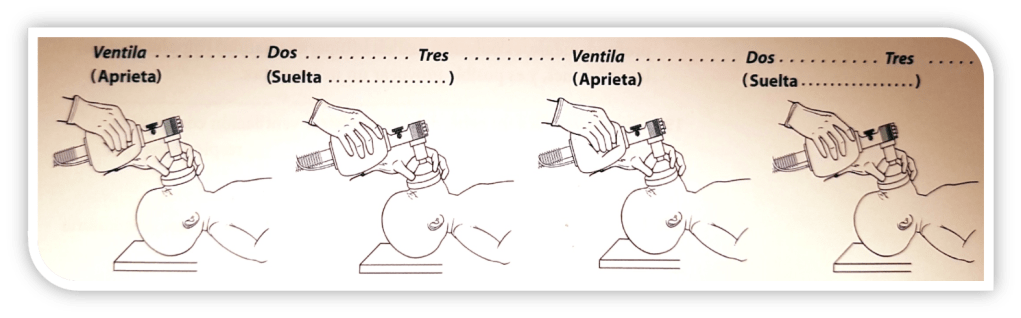
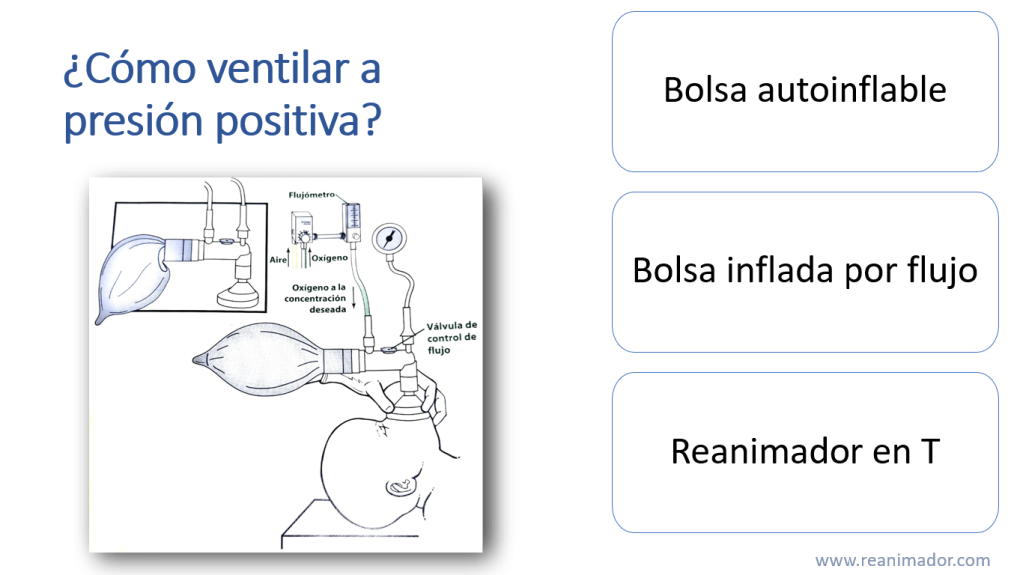
Para administrar ventilación a presión positiva debe tener en consideración que es posible que necesite más reanimadores, por lo tanto, solicitar ayuda es una acción fundamental. La mascarilla neonatal es siempre más pequeña que las pediátricas, además, a diferencia de las de otros rangos etarios, son redondas. Recuerde que el recién nacido proviene de un medio acuático, por lo que es importante asegurarse que la vía aérea esté despejada y que la cabeza esté en posición de olfateo, ya que al estar en supino los neonatos y lactantes tienden a ocluir la vía aérea. Como en todas las edades, en el neonato es importante sellar de manera adecuada la mascarilla contra la cara del paciente con la técnica de la C y la E y comprimir la bolsa hasta lograr una adecuada expansión torácica, esta maniobra debe realizarse entre 40 a 60 veces por minuto, realizando una ventilación cada 2 a 3 segundos al igual que en niños, para esto se debe contar hasta 3, presionará la bolsa en 1 segundo y se soltará durante los siguientes dos, como se ve en la imagen.
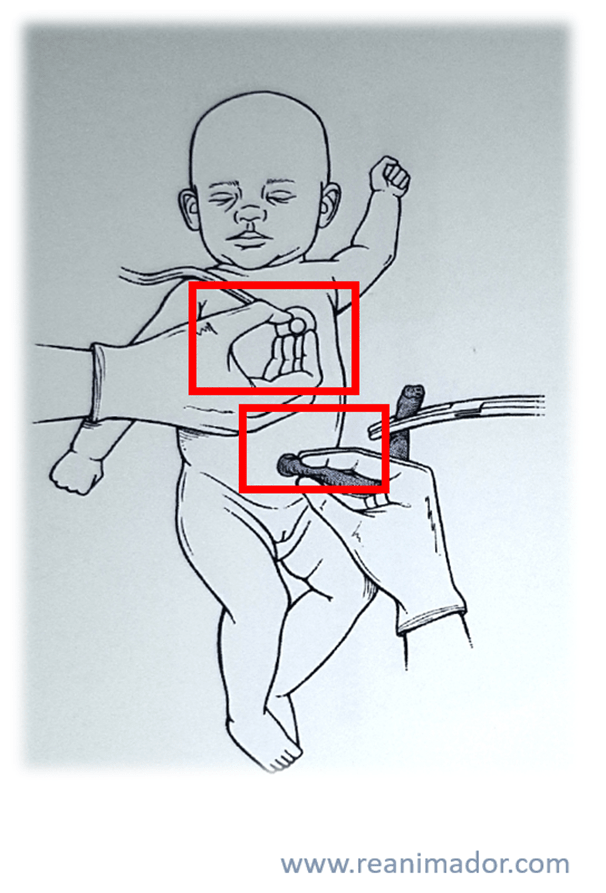
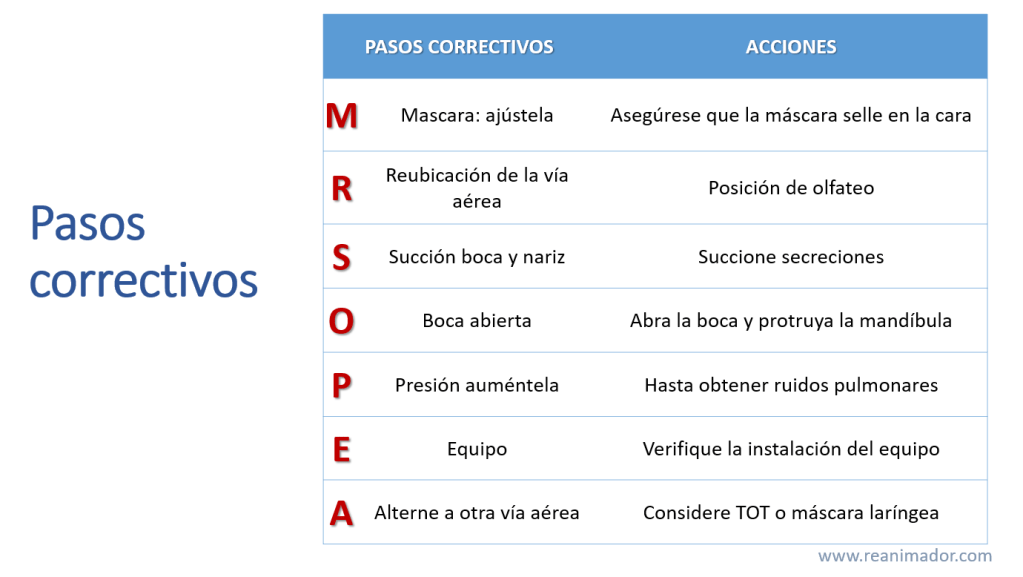
Recuerde que las compresiones deben iniciarse solo si la frecuencia cardíaca es bajo 60 latidos por minuto a pesar de una ventilación adecuada. Si las ventilaciones no logran expansión torácica debemos corregir esa situación, para eso usamos la herramienta MR SOPEA. La M corresponde a mascarilla, asegúrese que la mascarilla tenga un selle adecuado, la R, de reubicación de la vía aérea, indica que hay que llevarla a posición de olfateo, la S hace referencia succionar la boca y la nariz, la O de open, señala que hay que abrir la boca del paciente, la P, de presión, se refiere a que presione un poco más la bolsa de reanimación, la E de equipo, indica que hay que verificar que este cense de manera correcta y la A, de alternar la vía aérea, señala la posible necesidad de instalar un dispositivo avanzado de vía aérea.
Como se dijo anteriormente el algoritmo de reanimación es bidireccional, por lo tanto, una vez corregido los signos alterados, debe detener la medida tomada. De hecho, si la frecuencia cardíaca es mayor a 100 latidos por minuto, el bebe respira espontáneamente y sin pausas o cuando se logre una SaO2 adecuada a la edad, se suspenderán las ventilaciones y el oxígeno suplementario.
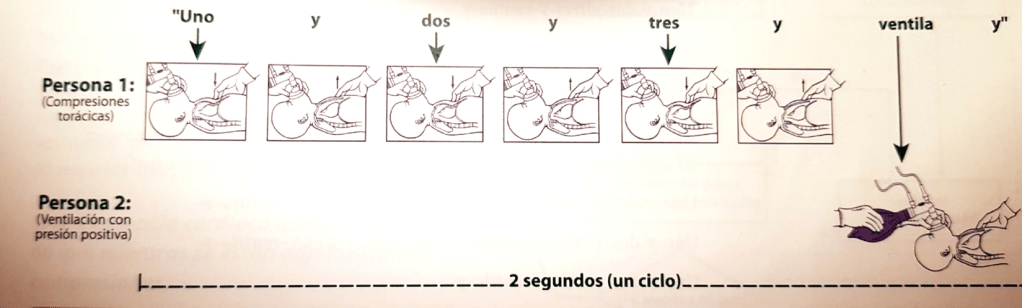
Las compresiones deben realizarse cuando la frecuencia cardíaca es menor a 60 latidos por minuto y se han realizado los pasos correctivos MR SOPEA. La técnica a usar son las mismas que en lactantes, se privilegia la técnica de dos pulgares, en el tercio inferior del esternón, realizando 30 ciclos de 3 compresiones por 2 ventilaciones cada 2 segundos, como se ve en la imagen.
Preguntas
- ¿Hasta qué edad aplicaremos reanimación neonatal?
- ¿Qué preguntas debemos resolver al recibir al neonato?
- ¿Cuáles son los pasos iniciales?
- ¿Cuánto duran los ciclos de reanimación neonatal?
- ¿Qué FC marcan puntos de decisión?
- ¿Cuál es la acción más importante en RN?
- ¿Qué es el meconio?
- ¿Cuándo aspirar el meconio?
- ¿Dónde evaluar la frecuencia cardíaca en neonatos?
- ¿Por qué es importante no reanimar con la bolsa mascarilla conectada a O2 inicialmente?
- ¿Cuándo realizar ventilación a presión positiva?
- Describa la herramienta MRSOPEA
- ¿Cuándo detener las ventilaciones?
- ¿Cuándo comenzar las compresiones?