Se define como paciente politraumatizado todo aquel que presenta lesiones de origen traumático que afectan al menos dos sistemas y al menos una de ellas compromete la vida del paciente.
El concepto de física del trauma, entendido como la interacción de los cuerpos con su entorno en una situación traumática, es muy importante para entender los mecanismos de lesión en una persona politraumatizada, sirve para orientar la hipótesis diagnóstica, ya que la energía cinética, involucrada puede ser predictor de gravedad. El principal factor del intercambio de energía es la velocidad, ya que la energía desplegada es directamente proporcional a la velocidad al cuadrado multiplicado por la masa.
En los accidentes de tránsito la aceleración y desaceleración repentina genera tres tipos de colisión. La primera colisión es la de ambos vehículos, la segunda es la de las personas contra sus paredes y la tercera es la de los óranos internos contra las paredes corporales, por ejemplo, del corazón contra la parrilla costal o el cerebro contra el cráneo.

El análisis de la física del trauma nos permite establecer un índice de sospecha respecto a la cantidad de energía liberada en el accidente, la cantidad de personas involucrada, sus edades y las posibles lesiones que encontraremos en el paciente. Por eso a la llegada al lugar debemos tomarnos algunos segundos en observar la escena, estimar los posibles peligros y desarrollar un índice de sospecha. Por ejemplo, si al llegar a un accidente usted observa un auto con su cabina sanitaria completamente destruida, su índice de sospecha indicará que hubo un alto intercambio de energía en el accidente, que posiblemente haya más de un paciente y que el daño de los pacientes podría coincidir con las partes de la carrocería deforme. Además debe considerar algunos datos relevantes, como el uso de cinturón de seguridad, sillas para niños o la activación de bolsas de seguridad en los vehículos involucrados.
Las caídas de altura son muy comunes, principalmente en el contexto laboral. Al análisis de la física del trauma debe considerar la altura, cualquier caída por sobre el doble del alto de una persona puede generar la muerte, los posibles amortiguadores en el trayecto, la superficie de impacto, el peso del paciente y estimar la velocidad de choque contra el suelo. Para estimar la velocidad alcanzada debe saber que una caída desde el segundo piso de una casa equivale a un choque a 30 kilómetros por hora, desde el cuarto piso se estima a un choque a 50 kilómetros por hora, desde el séptimo piso equivale a un choque frontal a 70 kilómetros por hora y desde el piso 11 es similar aún choque frontal a 90 kilómetros por hora contra el piso.

Otra condición traumática altamente prevalente en nuestra sociedad son las heridas penetrantes, que son aquellas capaces de traspasar la pared de una cavidad y dañar las estructuras internas. Pueden ser de baja energía, por ejemplo en heridas penetrantes por arma blanca, o de alta energía, como en heridas penetrantes por arma de fuego. En ambos casos existe el concepto de cavitación, que consiste en la creación de una cavidad producto de la herida, muchas veces el daño indirecto por cavitación es más importante que el daño directo producido por el arma, esto es especialmente importante en heridas por arma de fuego en cabeza, cuello, tórax y abdomen.

Podemos clasificar las heridas según la pérdida de continuidad de la piel. Las heridas que traspasan la piel pueden ser punzantes, como las producidas por un desatornillador, o cortantes, como las causadas por un cuchillo. Ambas pueden o no traspasar la pared de una cavidad, eso las define como penetrantes o no penetrantes respectivamente. Las heridas que no generan pérdida de continuidad de la piel son las contusas, como las causadas por el golpe de un martillo y las erosivas, producidas por la fricción de la piel contra una superficie, en ambos casos la herida es no penetrante, lo que no significa que sean menos graves.
Un tipo particular de heridas cortantes son las avulsivas, que generan colgajos de piel, cuando esto ocurre en el cuero cabelludo recibe el nombre de herida tipo scalp.
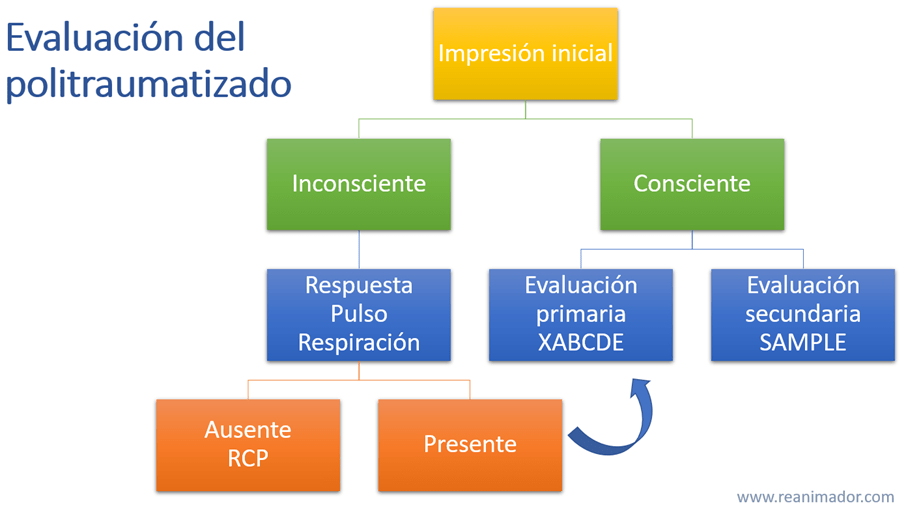
La evaluación al politraumatizado no es distinta a la del resto de las emergencias. Lo primero es trabajar en una escena segura y verificar la impresión inicial respecto al paciente y a la física del trauma. Si el paciente parece inconsciente analizaremos la presencia de pulso y respiración, si estos signos están ausentes los reanimadores deben iniciar maniobras de RCP y considerar en las posibles causas la presencia de taponamiento cardíaco o neumotórax a tensión. Si el paciente se encuentra consiente, o a la evaluación inicial presenta pulso, respuesta o respiración, los reanimadores realizarán una evaluación primaria, guiándose por la nemotecnia XABCDE, donde la x significa control de hemorragias exanguinantes, la letra A corresponde a evaluar y asegurar la permeabilidad de la vía aérea, la letra B representa verificar y asistir la ventilación, la letra C corregir las alteraciones circulatorias, la D corregir el déficit neurológico y la E exponer al paciente. Para la evaluación secundaria utilizaremos la nemotecnia SAMPLE, donde la S significa signos y síntomas, la A alergias, M medicamentos, la P previa historia y la E evento.
Para el examen físico del paciente politraumatizado la exposición y revisión segmentaria del paciente es muy importante, esta debe ser rápida, organizada de manera céfalo caudal, jerarquizada, eficiente y simple.

La primera estructura a evaluar será la cabeza, en ella observaremos simetría, buscaremos deformidades, hundimientos, crepitación ósea y observaremos las pupilas, estas deben ser redondas, iguales y reactivas a la luz.
Cuando el paciente sufrió una fractura de la base del cráneo, presentará tres signos clínicos importantes, los ojos de mapache, otorragia, o sangrado desde el interior del pabellón auricular y signo de Battle, que es una equimosis mastoidea. La presencia de estos signos clínicos debe alertar a los reanimadores respecto a la gravedad de estos pacientes.

Una lesión importante tanto en gravedad como en morbilidad y mortalidad es el traumatismo cráneo encefálico, que se define como el trauma al cuero cabelludo, el cráneo o el cerebro independiente del nivel de gravedad. Puede ser clasificado según mecanismo o severidad, referente al mecanismo puede ser abierto, es decir con pérdida de continuidad de meninges o cerrado, sin daño en las meninges. Dentro de los signos clínicos del trauma encéfalo craneano, el más importante es el compromiso de conciencia, por lo que lo categorizaremos según severidad usando la escala de coma de Glasgow. Es leve si el paciente posee más de 13 puntos en la escala Glasgow, moderado si en esa escala está entre 9 y 12 puntos o severo si su puntuación es menor o igual a 8 puntos.

Además del compromiso de conciencia, la clínica del traumatismo encéfalo craneano puede ser muy diversa y estará estrechamente relacionada con la física del trauma. Los principales signos y síntomas en esta patología están relacionados con el aumento de la presión intracraneana y los más característicos son cefalea, mareos, vómitos explosivos, compromiso de conciencia, amnesia del evento, preguntas repetitivas y signos de fractura de base de cráneo.

Avanzando en la exposición del paciente los reanimadores deben explorar el cuello, este debe ser indoloro a la palpación, la laringe debe estar alineada con la tráquea, las yugulares deben ser planas y debe estar libre de hematomas e inflamación. Las alteraciones del cuello pueden comprometer la vía aérea, y por consiguiente la vida del paciente.
Caudalmente encontraremos el tórax y abdomen, ambos deben ser simétricos, la parrilla costal debe ser homogénea y estable, al ventilar debe presentar una adecuada expansión, no evidenciar el uso de musculatura accesoria, reflejada en la presencia de retracciones o tiraje, no debe palpar enfisema subcutáneo, que es una sensación palpatoria propia del aire bajo la piel, ocurre cuando el paciente padece un neumotórax, el murmullo pulmonar, que es e sonido normal de la respiración al auscultar con estetoscopio, debe estar presente y el abdomen debe revisarse por cuadrantes, los que son indoloros y depresibles en condiciones normales.
Avanzando en la exposición del paciente los reanimadores deben explorar el cuello, este debe ser indoloro a la palpación, la laringe debe estar alineada con la tráquea, las yugulares deben ser planas y debe estar libre de hematomas e inflamación. Las alteraciones del cuello pueden comprometer la vía aérea, y por consiguiente la vida del paciente.
Caudalmente encontraremos el tórax y abdomen, ambos deben ser simétricos, la parrilla costal debe ser homogénea y estable, al ventilar debe presentar una adecuada expansión, no evidenciar el uso de musculatura accesoria, reflejada en la presencia de retracciones o tiraje, no debe palpar enfisema subcutáneo, que es una sensación palpatoria propia del aire bajo la piel, ocurre cuando el paciente padece un neumotórax, el murmullo pulmonar, que es e sonido normal de la respiración al auscultar con estetoscopio, debe estar presente y el abdomen debe revisarse por cuadrantes, los que son indoloros y depresibles en condiciones normales.
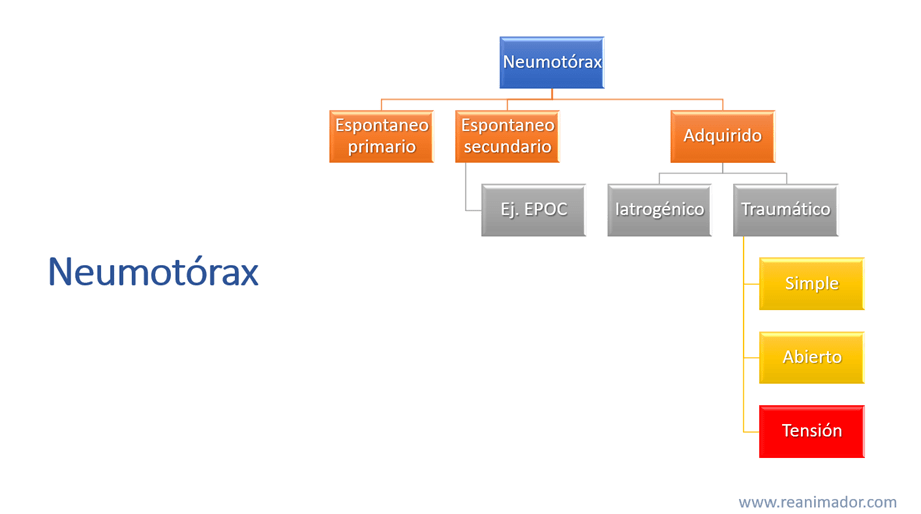
Una patología torácica potencialmente mortal, que no siempre es traumática, pero en buena parte de los casos se presenta de esta forma, es el neumotórax, que se define como la presencia de aire en el espacio pleural proveniente del ambiente o espacio alveolar. Puede clasificarse como espontaneo o primario en el caso que la ruptura del parénquima pulmonar no esté relacionado con un evento en particular, también puede ser secundario al daño pulmonar producto de una patología crónica, como la EPOC, en otras ocasiones puede ser adquirido de tipo iatrogénico, es decir generado por un procedimiento médico, como la ventilación a presión positiva o la instalación de un catéter venoso central, también puede ser traumático, como en un accidente de tránsito, en este caso el neumotórax puede ser simple, cuando no existe conexión entre el ambiente y el espacio pleural, pero el aire logra escapar de la pleura habitualmente al espacio subcutáneo, generando lo que llamamos enfisema subcutáneo. Es abierto, cuando el espacio pleural está conectado con el ambiente, esto ocurre en las heridas penetrantes torácicas, se observa una herida que burbujea cuando el aire se mueve a través de la herida, fenómeno llamado traumatópnea.
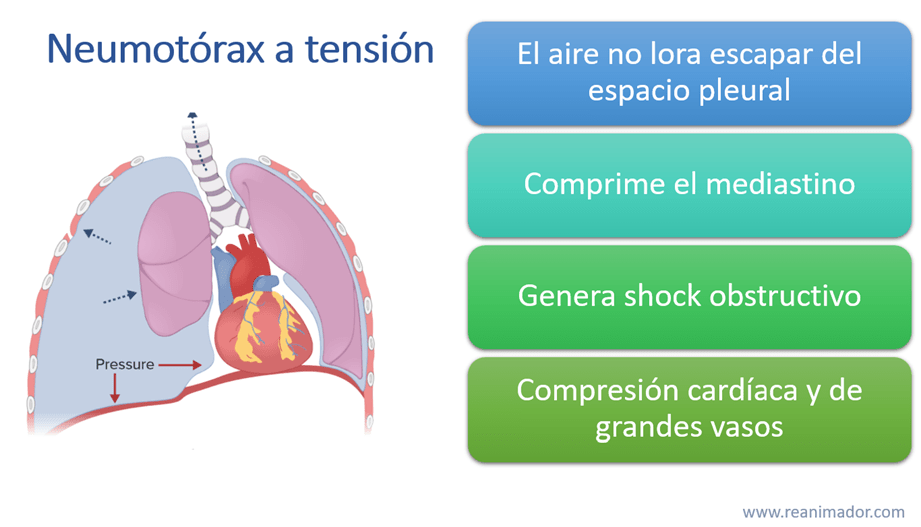
Cuando el aire no logra escapar de la pleura y comprime las estructuras torácicas, principalmente el corazón es llamado neumotórax a tensión, esta condición es capaz de terminar con la vida del paciente en cuestión de minutos, por lo que debe ser prontamente corregida. Si bien, cualquier tipo de neumotórax puede convertirse a tensión, un mecanismo de daño frecuente es el efecto de bolsa de papel durante los accidentes de tránsito, la persona antes de sufrir un traumatismo respira profundo llegando a capacidad pulmonar total, para luego ser golpeado reventando el pulmón. Cuando ese aire que escapa al espacio pleural no logra filtrar a otros rincones termina comprimiendo el mediastino medio del paciente, generando un shock obstructivo por compresión cardíaca y de grandes vasos, lo que puede terminar en su muerte.
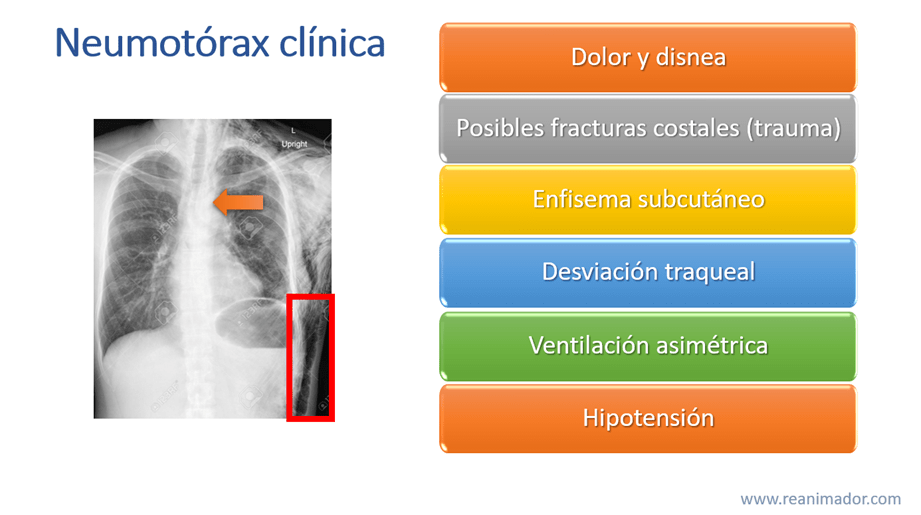
En la clínica el neumotórax se manifiesta con dolor torácico, habitualmente de tipo punzante y disnea, en caso de trauma puede evidenciarse fracturas costales, en la mayoría de los casos aparece el enfisema subcutáneo, que ocurre al palpar el aire burbujeando debajo de la piel, en casos severos es posible observar la tráquea desviada, producto de la presión intratorácica en el hemitórax afectado, lo que además genera ventilación asimétrica, producto del colapso e imposibilidad de ventilar del lado afectado, que finalmente llevará al paciente a una hipotensión por la disminución del retorno venoso y la precarga cardíaca por tener el corazón, las venas cavas y la arteria aorta oprimidos, fenómeno llamado shock obstructivo.
El manejo prehospitalario específico del neumotórax a tensión es realizar una punción pleural en 90° con una bránula lo más gruesa posible en la línea medio clavicular a la altura del segundo espacio intercostal del lado afectado, hasta evidenciar la salida de aire a través de la aguja, para eso se puede usar una jeringa cargada con suero fisiológico hasta la mitad y observar el ingreso de aire a través de ella, evidenciado por burbujas en la jeringa.

Otra patología traumática que afecta la pared torácica es el tórax volante que se define como fracturas dobles de 3 o más costillas adyacentes, lo que provoca que ese segmento quede flotando en la pared torácica y se mueva en dirección contraria al resto de las costillas durante el ciclo respiratorio, cuando el paciente espira la presión intratorácica aumenta y el segmento volante se desplaza hacia el exterior, mientras el resto del tórax se mueve hacia el centro, al contrario de lo que ocurre durante la inspiración, donde el pedazo volante se desplaza hacia dentro mientras el tórax se desplaza hacia afuera, lo que es llamado respiración paradojal.

Para iniciar el manejo prehospitalario el tórax volante debe reconocerse en la letra B de la nemotecnia x A B C D E. Una vez reconocido el paciente debe ser trasladado a un centro hospitalario de alta resolución, se debe calmar el dolor con fármacos analgésicos según indicación médica y realizar una intubación endotraqueal para ventilar a presión positiva prematuramente, finalmente trasladar rápidamente, evitando sobresaltos, a una velocidad constante y considerando el riesgo constante de neumotórax a tensión, el que debe corregirse apenas aparezcan criterios de alteración hemodinámica.

Otra patología habitualmente traumática es el taponamiento cardíaco, que consiste en la acumulación de sangre u otro fluido en el espacio pericárdico en cantidad suficiente para obstruir la contracción cardíaca y el flujo de sangre desde y hacia el corazón, con solo 200 ml de fluido en el espacio pericárdico es posible sufrir un taponamiento cardíaco.
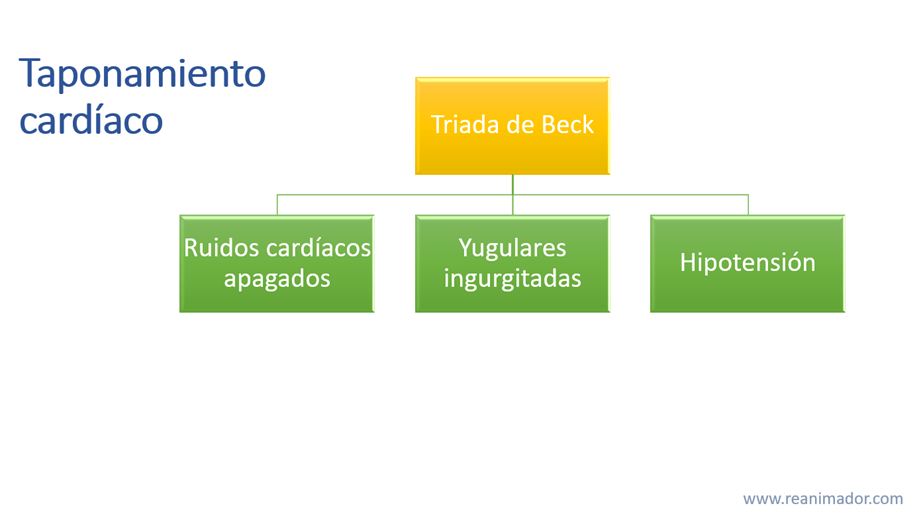
Para orientar el diagnóstico de taponamiento cardíaco existe la triada de Beck, cuyos signos clínicos son ruidos cardíacos apagados, yugulares ingurgitadas e hipotensión.
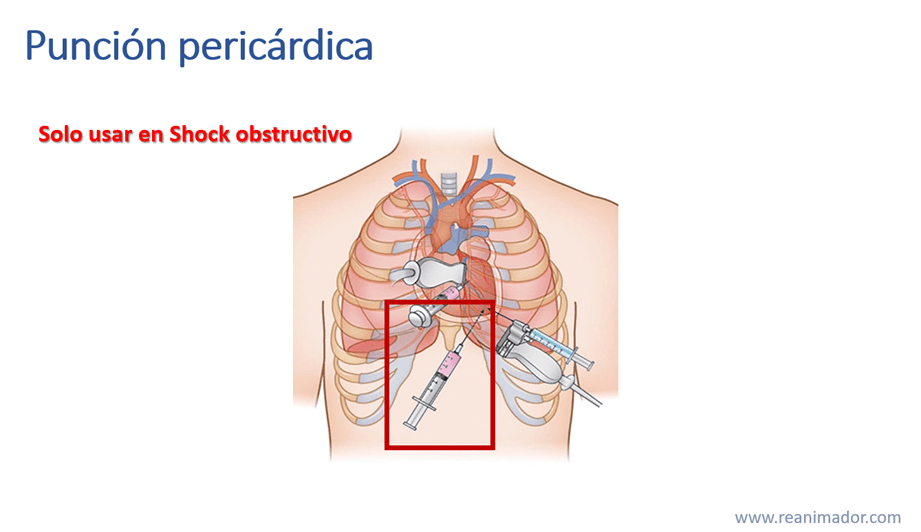
El tratamiento inicial del taponamiento cardíaco es la punción pericárdica, esto consiste en drenar la sangre pericárdica puncionando con una bránula lo más larga posible el pericardio ingresando por debajo de la apófisis xifoidea en 45° hacia arriba e izquierda y 45° de profundidad, debe detener la punción cuando reciba un flujo de sangre en la jeringa. Existen otros puntos de punción pero ese es el más seguro. Este tratamiento solo debe realizarse en el ambiente prehospitalario cuando el paciente está cursando shock obstructivo.
Siguiendo con la evaluación pasamos a evaluar el abdomen. El trauma abdominal se define como una lesión grave en las estructuras del abdomen, ya sea por trauma penetrante o cerrado, también llamado contuso. El trauma cerrado produce daño en las estructuras internas del abdomen sin pérdida de continuidad de la pared abdominal, a diferencia del trauma penetrante, en el que un cuerpo rompe la continuidad de la pared abdominal y genera daño directo y por cavitación en las estructuras internas del abdomen.
Dentro de los traumas penetrantes uno particularmente grave es la evisceración, que consiste en la exposición de las vísceras al ambiente, el manejo extrahospitalario de estas lesiones consiste en cubrirla con apósitos estériles, para luego empaparlos con suero fisiológico y trasladar a un centro con resolución quirúrgica, controlando las pérdidas de calor, considere encender la calefacción de la ambulancia, jamás debe intentar introducir las vísceras ni retirar cuerpos extraños.

Una lesión grave que puede ocurrir en distintos segmentos corporales es el trauma raquimedular. Las lesiones de columna vertebral pueden evidenciarse en el cuello, el tórax y el abdomen. El trauma raquimedular se define como una lesión de columna asociada a lesión neurológica que puede comprometer la médula espinal, raíces nerviosas o cauda equina.
Los signos y síntomas del trauma raquimedular aparecen por debajo del segmento dañado, por lo tanto, si el daño es a nivel cervical el paciente será más sintomático que en otros segmentos. Los principales signos y síntomas son: disminución de la fuerza, disminución de la sensibilidad, pérdida del control motor y de esfínteres, priapismo, shock medular por vaso dilatación generalizada, lo que lleva a hipotensión de escasa respuesta al suministro de expansores de volumen sanguíneo, ya que el motivo de la hipotensión no es la falta de sangre, sino la pérdida de control motor de la musculatura lisa vascular inferior a la zona dañada.

El manejo prehospitalario del trauma raquimedular se basa en minimizar el daño de la médula espinal y tratar los problemas que comprometen la vida del paciente usando la herramienta xABCDE. En el caso de pesquisar hipotensión arterial debe administrar fluidos con cautela, ya que el problema, en la mayoría de los casos, no es la falta de volumen sanguíneo, sino la pérdida de control motor de las arterias, por lo tanto el uso de drogas vasoactivas es indicado en este caso. La norepinefrina, como droga vasoactiva, debe titularse entre 0,05 y 0,3 microgramos por kilo por minuto. El sistema sensitivo debe ser evaluado constantemente durante el traslado, para evitar que el daño aumente es necesario realizar una inmovilización estricta y trasladar a velocidad constante a un centro con resolución neuroquirúrgica, donde deben entregar resolución definitiva al trauma raquimedular.
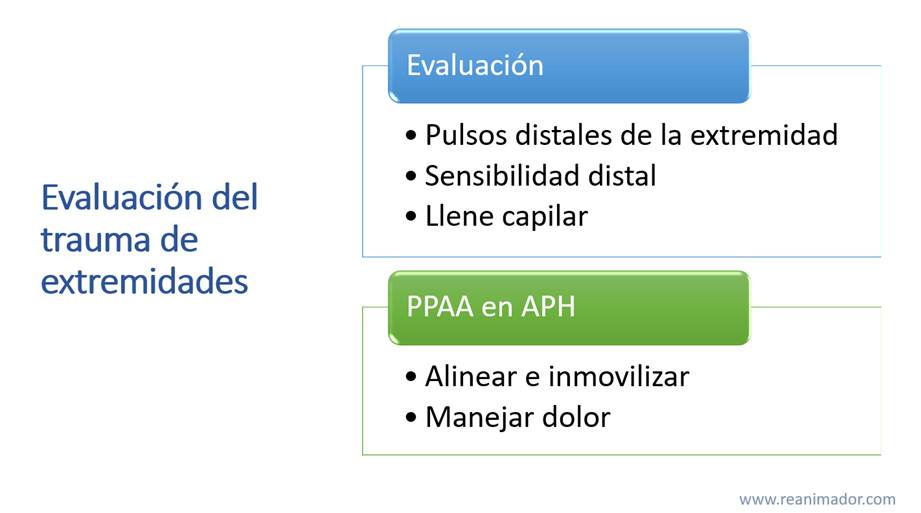
La evaluación del paciente politraumatizado continúa con las extremidades superiores e inferiores, las lesiones a este nivel más comunes son las fracturas, estas pueden ser expuestas, cuando hay pérdida de continuidad de la piel, se considerarán expuestas incluso cuando el hueso no sea visible, pero haya evidencia de lesión cutánea asociada a una fractura. Las fracturas cerradas presentan deformidad, pero sin pérdida de continuidad de la piel.
En la mayoría de los casos las fracturas son fácilmente observables por la deformidad de la extremidad, sin embargo al realizar la evaluación los reanimadores deben buscar dirigidamente alteraciones vasculares y nerviosas, para eso deben evaluar los pulsos, sensibilidad y llene capilar distal a la lesión previo a realizar los primeros auxilios. La atención inicial consiste en alinear e inmovilizar la extremidad, además debe manejar el dolor con analgésicos endovasculares, como morfina, fentanilo o ketamina.
Hasta acá se ha mencionado el manejo prehospitalario específico de algunas patologías traumáticas. Ahora nos enfocaremos en el manejo general. La primera acción será mantener las vías respiratorias y controlar las hemorragias, para eso los reanimadores usarán compresión directa, torniquetes, suministro de fluidos endovasculares y de fármacos antifibrinolíticos como el ácido tranexámico, el objetivo de tratamiento prehospitalario es obtener una presión arterial sistólica de 90 milímetros de mercurio o una presión arterial media de 60 milímetros de mercurio sin superar esos valores, ya que con ellos se garantiza la perfusión de órganos nobles sin el efecto deletéreo para la hemorragia por el aumento de la presión arterial, este concepto se denomina hipotensión permisiva y no debe respetarse en pacientes con traumatismo encéfalo craneano o edades límite. en ese caso el objetivo de presión es llegar a rangos normales, ya que se ha observado aumento de mortalidad en pacientes con TEC e hipotensión arterial. Un paso importante del manejo de pacientes politraumatizados es la inmovilización, que veremos más adelante. El transporte de los pacientes debe ser rápido y a velocidad constante.
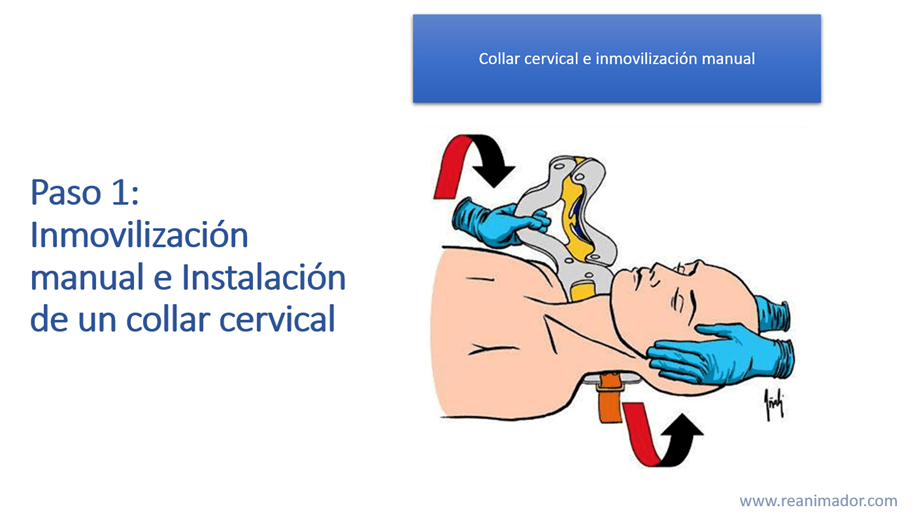
Para la inmovilización existen diversos equipos y técnicas, que deben ser aplicados en un orden determinado. El primer paso es la inmovilización manual de la columna cervical y la instalación de un inmovilizador cervical, para esto el cuello del paciente debe ser medido y el collar debe adaptarse a la longitud del cuello del paciente. Recuerde que el collar es capaz de limitar parcialmente los movimientos del cuello, por lo que debe mantener la inmovilización manual hasta terminar el proceso.
El segundo paso es llevar al paciente a una tabla espinal, para esto se requieren por lo menos dos reanimadores, uno de ellos para la inmovilización cervical y los demás para mover el cíngulo escapular y pélvico, el reanimador a la cabeza del paciente es quien dirige el procedimiento, que debe ser realizado en bloque de la siguiente manera:
- El reanimador a la cabeza da la indicación de rotar al paciente a la cuenta de 3.
- Uno de los reanimadores en el cuerpo del paciente revisa su espalda, esta será la última oportunidad de hacerlo.
- Un reanimador posiciona la tabla espinal.
- El reanimador a la cabeza del paciente da la orden de moverlo en bloque hacia la tabla espinal

El tercer paso es fijar la columna dorsal y lumbar a la tabla espinal, para eso usaremos las cintas de fijación. Los pasos para su instalación son:
- Presentar las cintas en el cuerpo del paciente
- Fijar las cintas a la tabla espinal

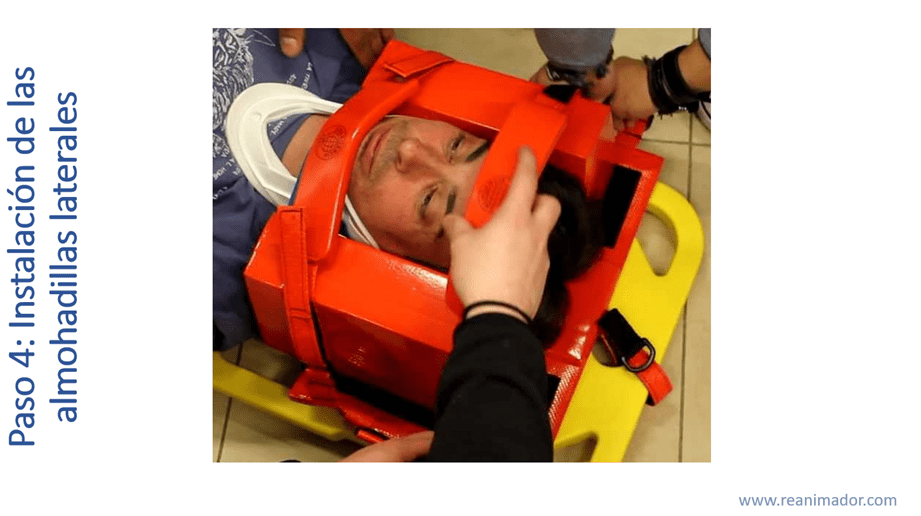
El cuarto paso es la instalación de las almohadillas laterales con sus respectivas cintas. Este es el momento en que el reanimador encargado de la fijación cervical puede liberar sus manos.
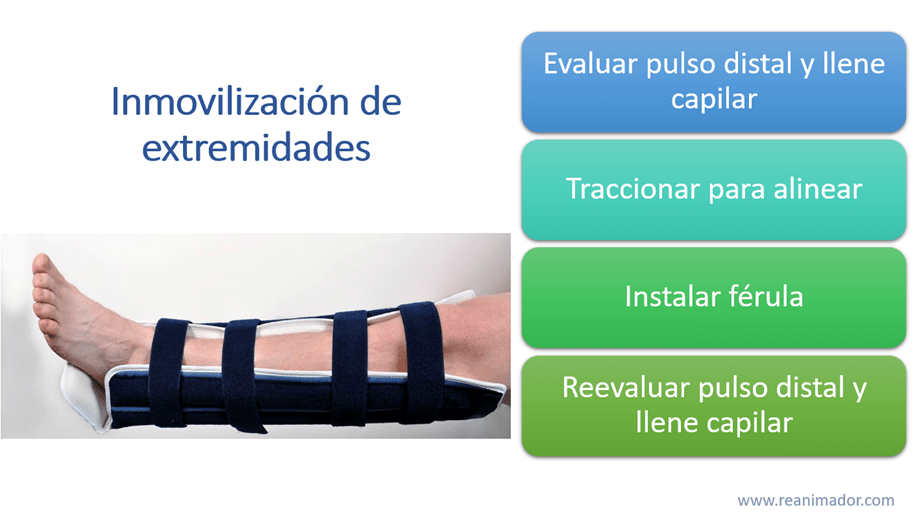
Cuando el paciente ha sufrido una fractura de extremidades, estas deben ser alineadas e inmovilizadas. Para eso seguiremos los siguientes pasos:
- Evaluar el pulso y llene capilar dista a la fractura
- Traccionar la extremidad para alinearla
- Instalar una férula
- Reevaluar el pulso y llene capilar distal a la fractura
Con el paciente completamente inmovilizado, estabilizado con la nemotecnia XABCDE y completado el tratamiento específico para sus patologías traumáticas que comprometen la vida, podemos iniciar un traslado seguro.
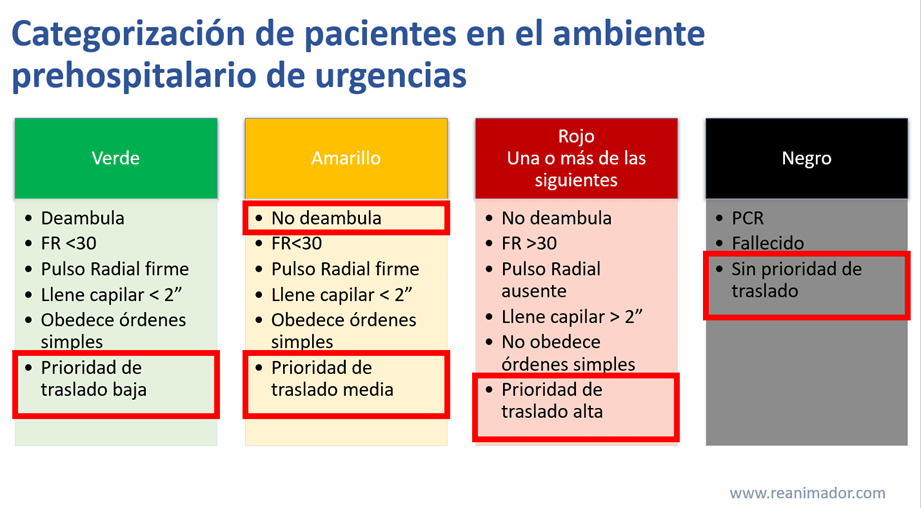
Categorización de pacientes en el ambiente prehospitalario de urgencias
Cuando un equipo de reanimación se enfrenta a una escena con múltiples víctimas existe un algoritmo de decisión para categorizarlas según su gravedad, y así poder brindar una atención oportuna a las víctimas. La gravedad de los pacientes categorizados como verde es leve, la de los amarillos es moderada, la de los rojos es alta y los categorizados como negros se encuentran fallecidos. Los pacientes deben ser agrupados en un puesto médico ubicado en un lugar determinado. Veamos cómo funciona el algoritmo.
Al llegar a la escena el reanimador encargado de categorizar a los pacientes debe preguntar respecto a quiénes son capaces de deambular, los que logren hacerlo serán categorizados como verde y su atención será diferida. Serán agrupados en un lugar específico para ellos en el puesto médico, donde deben ser reevaluados constantemente, pues su condición puede empeorar. Luego determinaremos la capacidad de respirar de las personas que no deambulan. Si la persona no respira, permeabilice manualmente la vía aérea y reevalúe, si aún no respira se categoriza con color negro, por lo que se determina que está fallecido, en cambio sí tras permeabilizar la vía aérea el paciente comienza a respirar se caracteriza como rojo y requiere atención inmediata. Si por el contrario, el paciente respira a la evaluación inicial los reanimadores contarán la frecuencia respiratoria, si es mayor a 30 se categoriza rojo y requiere atención inmediata, si la frecuencia respiratoria es menor a 30 se debe evaluar el estado circulatorio del paciente. El estado circulatorio se evaluará con la presencia de pulso radial y llene capilar, si el paciente presenta pulso radial y el llene capilar es menor a dos segundos se evaluará su estado neurológico. Para evaluar el estado neurológico los reanimadores determinarán si el paciente responde a órdenes simples, cuando obedece se categoriza amarillo y su atención puede ser diferida. Por el contrario, si no obedece órdenes simples se categoriza rojo y requiere atención urgente. De igual forma, será categorizado rojo si su llene capilar es mayor a 2 segundos o no presenta pulso radial.
En resumen los pacientes categorizados como verdes son los que deambulan, respiran menos de 30 veces por minuto, tienen pulso radial firme, llene capilar normal y obedecen órdenes simples. Los categorizados como amarillo no son capaces de deambular, ya sea por dolor invalidante o imposibilidad física, por ejemplo, en fracturas de extremidades inferiores, pero su estado respiratorio, circulatorio y neurológico es normal. Lo único que diferencia un paciente verde de un amarillo es la deambulación. Los pacientes categorizados como rojos son quienes no deambulan y poseen una o más de las siguientes características; respiran más de 30 veces por minuto, no poseen pulsos distales, su llene capilar es mayor a dos segundos o no responden órdenes simples. Finalmente los pacientes categorizados como negro son los que se encuentran en PCR, la posibilidad de retorno a circulación espontánea en pacientes politraumatizados es muy baja, por eso los reanimadores no deben perder tiempo en realizar RCP en estos pacientes cuando tienen otros esperando su ayuda, por lo tanto deben ser declarados fallecidos.

El color que se asigna a cada paciente determina el nivel de prioridad de atención siendo los pacientes negros los menos prioritarios por encontrarse fallecidos, los pacientes verdes pueden esperar ya que no poseen riesgo vital, los amarillos no poseen riesgo vital inmediato, pero la atención no puede ser diferida más de una hora, y la mayor prioridad la tienen los pacientes rojos, quienes deben ser atendidos inmediatamente.
Preguntas
- Explique los conceptos de primera, segunda y tercera colisión
- ¿Qué importancia tiene la energía involucrada en un accidente?
- ¿Qué es una herida tipo scalp?
- ¿Qué significa la X del ABC del trauma?
- ¿Qué características debe tener la evaluación del paciente politraumatizado?
- ¿Qué signos presenta el paciente cuando posee una fractura de base de cráneo?
- ¿Cómo se clasifica la severidad del TEC?
- Mencione los signos de TEC
- ¿Qué es un neumotórax a tensión y cuál es su tratamiento prehospitalario?
- ¿Qué signos clínicos posee un paciente con neumotórax a tensión?
- Explique que es un tórax volante
- Explique el fenómeno de respiración paradojal
- ¿En qué consiste el taponamiento cardíaco y que signos clínicos son característicos en él?
- ¿Cómo debe ser el abdomen a la evaluación normal?
- ¿Cómo debe ser el manejo de las evisceraciones?
- ¿Cuál es el motivo de la hipotensión en el trauma raquimedular y cómo debe tratarse?
- Explique el concepto de hipotensión permisiva y en que caso no debe respetarse
- Explique los colores en el algoritmo de Triage
